Abstract
Contexte: Il existe d’importantes iniquités en matière de santé chez les populations autochtones au Canada. La faible densité de la population canadienne et les populations en région éloignée posent un problème particulier à l’accès et à l’utilisation des soins chirurgicaux. Aucune synthèse des données sur les issues chirurgicales chez les Autochtones au Canada n’avait été publiée jusqu’à maintenant.
Méthodes: Nous avons interrogé 4 bases de données pour recenser les études comparant les issues chirurgicales et les taux d’utilisation chez les adultes des Premières Nations, inuits et métis et chez les adultes non autochtones au Canada. Des évaluateurs indépendants ont réalisé toutes les étapes en parallèle. L’issue primaire était la mortalité; les issues secondaires comprenaient le taux d’utilisation des chirurgies, les complications et la durée du séjour à l’hôpital. Nous avons effectué une méta-analyse pour l’issue primaire à l’aide d’un modèle à effets aléatoires. Nous avons évalué les risques de biais à l’aide de l’outil ROBINS-I.
Résultats: Vingt-huit études ont été analysées, pour un total de 1 976 258 participants (10,2 % d’Autochtones). Aucune étude ne portait précisément sur les populations inuites et métisses. Quatre études portant sur 7 cohortes ont fourni des données corrigées sur la mortalité pour 7135 participants (5,2 % d’Autochtones); les Autochtones présentaient un risque de décès après une intervention chirurgicale 30 % plus élevé que les patients non autochtones (rapport de risque combiné 1,30; IC à 95 % 1,09–1,54; I2 = 81 %). Les complications étaient aussi plus fréquentes chez le premier groupe, notamment les infections (RC corrigé 1,63; IC à 95 % 1,13–2,34) et les pneumonies (RC 2,24; IC à 95 % 1,58–3,19). Les taux de différentes interventions chirurgicales étaient plus faibles, notamment pour les transplantations rénales, les arthroplasties, les chirurgies cardiaques et les accouchements par césarienne.
Interprétation: Les données disponibles sur les issues postopératoires et le taux d’utilisation de la chirurgie chez les Autochtones au Canada sont limitées et de faible qualité. Elles suggèrent que les Autochtones ont de plus hauts taux de décès et d’issues négatives postchirurgicales et qu’ils font face à des obstacles dans l’accès aux interventions chirurgicales. Ces conclusions indiquent qu’il y a un besoin de réévaluer en profondeur les soins chirurgicaux prodigués aux Autochtones au Canada pour leur assurer un accès équitable et améliorer les issues.
Numéro d’enregistrement du protocole: PROSPERO-CRD42018098757.
L’accès sûr, rapide et abordable aux soins chirurgicaux est essentiel à la santé générale de la population; les problèmes de santé pouvant mener à des soins chirurgicaux forment le tiers du fardeau mondial des maladies1,2. En plus de représenter 65 % des traitements contre le cancer, les interventions chirurgicales sont essentielles à la prise en charge des traumas, et l’accouchement par césarienne peut réduire le taux de mortalité néonatale de 70 %1. L’ampleur et l’omniprésence des problèmes nécessitant une intervention chirurgicale font en sorte qu’il est essentiel de surveiller leur prévalence et leur traitement par des systèmes locaux et nationaux afin d’obtenir un portrait exact de la santé et du bien-être des populations au Canada, ce qui inclut les populations autochtones.
Au Canada, il y a environ 1,67 million d’Autochtones, ce qui représente 4,9 % de la population totale (58 % sont des membres des Premières Nations, 4 %, des Inuits et 35 %, des Métis)3. Il existe des iniquités en matière de santé chez les Autochtones: leur espérance de vie à la naissance est 5–11 ans plus courte que celle des non-Autochtones4,5, et des données montrent clairement qu’on retrouve chez ces populations des taux plus importants de maladies transmissibles et non transmissibles, de blessures involontaires et de suicide4,6–14. Ces iniquités en matière de santé sont des répercussions directes des déterminants sociaux de la santé, qui sont eux-mêmes des effets du colonialisme et des politiques gouvernementales, notamment le système des pensionnats autochtones8,11. Au Canada, les personnes vivant en région éloignée ont un moins bon accès à des soins de santé publics que le reste de la population, ce qui s’accompagne de moins bonnes issues pour la santé15.
Vu l’incidence majeure des maladies pouvant mener à une intervention chirurgicale sur la santé de la population et les différences reconnues dans l’accès aux soins de santé des Autochtones au Canada, il est crucial de bien connaître les conditions d’accès aux services chirurgicaux et les issues postopératoires pour réduire les iniquités en matière de santé. Jusqu’à maintenant, peu d’études ont été menées sur les soins chirurgicaux et postopératoires chez les Autochtones au Canada, et les données disponibles n’ont jamais été synthétisées. Notre objectif était donc de faire une revue systématique des études comparant les issues postopératoires chez les Autochtones et les non-Autochtones au Canada.
Méthodes
Après l’enregistrement du protocole auprès du Registre prospectif international d’examens systématiques (PROSPERO–CRD42018098757), nous avons réalisé une revue systématique respectant les lignes directrices de présentation de rapports de synthèse des connaissances élaborées par la Collaboration Cochrane et celles de MOOSE (Meta-analysis Of Observational Studies in Epidemiology)16. Nous présentons nos conclusions dans le respect de l’énoncé PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analysis)17.
Stratégie de recherche
Nous avons établi une stratégie d’interrogation exhaustive et révisée par les pairs18, en collaboration avec un spécialiste de l’information, utilisant des termes liés à la chirurgie et à l’appartenance aux peuples autochtones canadiens. Nous avons appliqué cette stratégie d’interrogation aux bases de données MEDLINE, Embase, Cochrane et Cumulative Index to Nursing & Allied Health Literature sans restriction quant à la langue, pour toutes les publications ajoutées avant le 12 avril 2019 (annexe 1, accessible en anglais au www.cmaj.ca/lookup/doi/10.1503/cmaj.191682/tab-related-content). Nous avons aussi passé en revue les références des articles inclus. Nous n’avons pas consulté la littérature grise en raison de la variabilité de la qualité des études, de l’important risque de biais et de l’incapacité à vérifier la méthodologie. Nous avons communiqué avec les auteurs des différentes études lorsque des clarifications étaient nécessaires.
Issues
Notre issue primaire était la mortalité postopératoire, quelle qu’en soit la cause, sans imposer de limite quant à la période de suivi pour cette issue. Les issues secondaires comprenaient les complications, la durée du séjour, les temps d’attente, le taux de soins chirurgicaux, l’utilisation des ressources, la satisfaction et la qualité de vie.
Critères d’inclusion et d’exclusion
Nous avons inclus les études portant sur des adultes ayant subi une intervention chirurgicale ou une césarienne au Canada, qui identifiaient les Autochtones d’une manière ou d’une autre (p. ex., technique de mesure explicite ou autodéclaration) et qui présentaient des données quantitatives comparant les issues primaire ou secondaires chez un groupe d’Autochtones et un groupe de non-Autochtones ou la population générale. Nous avons exclu les études qui s’intéressaient à des non-Canadiens ou à des non-Autochtones ainsi que les études de cas et les séries de cas.
Sélection des études et extraction des données
Deux évaluatrices (A.P. et N.A.) ont réalisé toutes les étapes de la sélection des études de manière indépendante à l’aide du logiciel de revue systématique Covidence (Veritas Health Innovation). Elles ont d’abord passé en revue les titres et les résumés. Précisons que, pour qu’une étude soit exclue, les 2 évaluatrices devaient s’entendre; toute incertitude ou divergence d’opinion amenait un examen du texte intégral de l’étude, duquel devait se dégager un consensus (A.P., N.A., J.M., D.M.). Deux évaluatrices indépendantes (A.P. et N.A.) ont extrait les données des études incluses après l’examen du texte intégral à l’aide d’un formulaire spécialement conçu et mis à l’essai pour la présente revue. Les renseignements sur la publication, les caractéristiques de la population étudiée, la conception et les résultats (nombres, proportions, mesures de tendance centrale et variance) ainsi que les taux des différentes issues et les données sur l’ampleur de l’effet corrigé et non corrigé (rapport des cotes [RC], risques relatifs et rapports de risque) ont aussi été relevés. Enfin, nous avons extrait des données sur les principaux facteurs confondants, comme l’âge, les comorbidités, le milieu de vie (rural ou urbain) et le revenu. Dans le cas des études sur les interventions chirurgicales en obstétrique, nous avons extrait des données sur les issues maternelles seulement.
Analyse des données
Nous avons résumé les caractéristiques des études de manière descriptive. Les données sur l’issue primaire, corrigées pour tenir compte des facteurs confondants prédéterminés (procédure, âge et comorbidités), ont fait l’objet d’une méta-analyse utilisant des modèles à effets aléatoires pondérés reposant sur la méthode de l’inverse de la variance pour tenir compte du regroupement des données sur des interventions chirurgicales hétérogènes (logiciel complet de méta-analyse, BioStat). Nous avons évalué l’hétérogénéité à l’aide de la statistique I2. Enfin, nous avons réalisé une synthèse non exhaustive des données sur les autres issues.
Deux évaluateurs indépendants (J.M. et D.M.) ont évalué le risque de biais à l’aide de l’outil ROBINS-I (Risk Of Bias In Non-Randomized Studies of Interventions ou Risque de biais dans les études non randomisées d’interventions)19. Nous nous sommes concentrés sur la définition de l’appartenance à un peuple autochtone dans les études, comme indiqué à l’annexe 2, accessible en anglais au www.cmaj.ca/lookup/doi/10.1503/cmaj.191682/tab-related-content.
Résultats
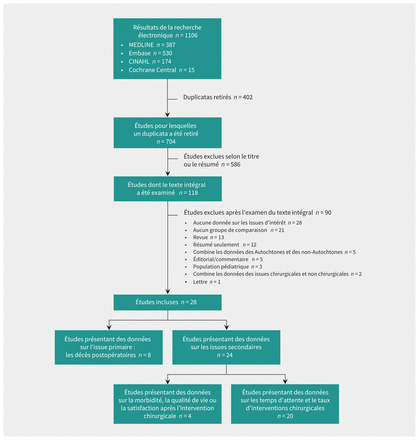
Nous avons recensé 707 titres et résumés, examiné le texte intégral de 118 articles et inclus 28 études (figure 1 et tableau 1) publiées en anglais entre 1989 et 2016. Les spécialités chirurgicales comprenaient la chirurgie urologique (n = 8, 29 %)25,34,40–43,45,46, obstétrique (n = 5, 18 %)29,33,35,38, orthopédique (n = 3, 11 %)21,28,30,32, générale (n = 3, 11 %)24,27,47, cardiaque (n = 3, 11 %)22,39,44, ophtalmologique (n = 1, 4 %), plastique (n = 1, 4 %) et vasculaire (n =1, 4 %)23,26,37. Trois études (11 %) portaient sur plus d’une spécialité chirurgicale31,36. Toutes les études étaient observationnelles (26 études de cohortes rétrospectives, 1 étude cas–témoin et 1 étude transversale). En tout, il y avait 1 976 258 participants aux études incluses, et 202 056 (10,2 %) s’identifiaient comme Autochtones. Les études utilisaient différentes méthodes pour établir l’appartenance aux peuples autochtones (annexe 3, accessible en anglais au www.cmaj.ca/lookup/doi/10.1503/cmaj.191682/tab-related-content).
Diagramme présentant la sélection des études. CINAHL = Cumulative Index to Nursing & Allied Health Literature (Index cumulatif de la littérature infirmière et paramédicale).
Caractéristiques des études incluses
Issues
Huit études ont rapporté des taux de mortalité (tableau 2)22,23,26–28,39,43,47; parmi elles, 4 présentaient des données brutes sur la mortalité22,23,26,47. En tout, 47 Autochtones sur 292 (16,1 %) sont décédés, contre 1209 non-Autochtones sur 5647 (21,4 %). Il n’a toutefois pas été possible de réaliser une méta-analyse en raison de la description inadéquate des données non corrigées. La méta-analyse des données corrigées a estimé un rapport de risque combiné de 1,30 (intervalle de confiance [IC] à 95 % 1,09–1,54; I2 = 81 %), où un rapport de risque supérieur à 1 indique un risque plus important de décès chez les Autochtones (figure 2). Une étude a signalé une mortalité accrue pour la cohorte d’Autochtones, selon les rapports de cotes (RC) corrigés (RC 1,15; IC à 95 % 0,63–2,08), mais la tendance n’était pas statistiquement significative39. Nous nous sommes penchés sur les possibles sources d’hétérogénéité dans notre calcul de l’effet combiné par type de chirurgie (orthopédique, transplantation et cardiovasculaire). Le pourcentage de variation attribué à l’hétérogénéité entre les études était de 0 % pour les chirurgies orthopédiques et cardiovasculaires, et de 89 % pour les transplantations. L’estimation du rapport de risque combiné des chirurgies cardiovasculaires et orthopédiques était de 1,33 (IC à 95 % 1,16–1,54; I2 = 37 %), et il était de 1,41 (IC à 95 % 0,81–2,46; I2 = 89 %) pour les études sur les transplantations. Une analyse de sensibilité a examiné la durée du suivi comme facteur potentiel de modification de l’effet à l’aide d’une métarégression, mais rien n’indique que cette issue influence l’effet (p = 0,317).
Caractéristiques des études qui ont rapporté les données sur la mortalité
Graphique en forêt présentant les rapports de risque et les intervalles de confiance (IC) à 95 % des liens corrigés entre l’appartenance aux peuples autochtones et la survie postopératoire.
Des issues secondaires ont été rapportées par 24 études et sont décrits à l’annexe 4, accessible en anglais au www.cmaj.ca/lookup/doi/10.1503/cmaj.191682/tab-related-content. Les complications étaient souvent rapportées et étaient plus fréquentes chez les Autochtones. Nous avons constaté un plus haut taux corrigé de complications infectieuses postopératoires chez les Autochtones (RC corrigé pour les infections 1,63; IC à 95 % 1,13–2,34; RC corrigé pour la pneumonie 2,24; IC à 95 % 1,58–3,19), mais il n’y avait aucune différence entre les 2 groupes pour les issues mixtes, événements cardiaques et rénaux graves39. Les donneurs de rein vivants qui étaient Métis ou membres des Premières Nations avaient un plus haut taux de complications à long terme, comme l’apparition d’hypertension (RC corrigé 6,3; IC à 95 % 1,8–22,1) ou de diabète (19,4 % c. 1,6 %; p = 0,005)40. Les bénéficiaires autochtones d’une transplantation rénale (rapport de risque 1,53; IC à 95 % 1,20–1,95) avaient un risque accru de rejet du greffon25. Après une cholécystectomie, les personnes s’identifiant comme membres des Premières Nations étaient 1,5 fois plus susceptibles que les autres d’être réadmises à l’hôpital (IC à 95 % 1,17–1,81)24. Nous avons évalué la qualité de vie après l’amputation d’un membre en raison de complications liées au diabète et n’avons noté aucune différence entre les patients des Premières Nations ou Métis et les autres participants à l’étude (diminution dans les deux groupes)32.
Le taux d’intervention chirurgicale et les temps d’attentes pour les Autochtones et les non-Autochtones ont été comparés dans 20 études20–23,25,29–31,33–39,41,42,44–46 (annexe 5, accessible en anglais au www.cmaj.ca/lookup/doi/10.1503/cmaj.191682/tab-related-content). Six études s’intéressant aux taux de transplantation rénale ont montré que les Autochtones atteints d’insuffisance rénale de stade terminal étaient moins susceptibles de recevoir une transplantation que les non-Autochtones (rapport de risque 0,34–0,54)25,34,41,42,45,46. Deux études ont révélé que les Autochtones ayant reçu une transplantation rénale avaient attendu 3–7 mois plus longtemps43,46, et 4 études s’intéressant au taux d’accouchements par césarienne sur 5 ont conclu que celui-ci était plus faible de 3 %–5 % chez les femmes des Premières Nations20,29,33,35,38. Chez les personnes atteintes d’une maladie cardiovasculaire, 2 études ont montré de plus faibles taux d’angiographie chez les Autochtones (RC 0,73; IC à 95 % 0,62–0,87), mais des taux similaires de pontage coronarien dans les 2 groupes. Une autre étude a toutefois trouvé des taux plus faibles pour toutes les chirurgies cardiaques chez les Autochtones, y compris ceux qui vivent en zone urbaine (0,31 c. 1,04 par 1000 personnes)22,39,44. Trois études portant sur les amputations en raison de complications du diabète ont conclu que le taux d’amputation était plus élevé chez les membres des Premières Nations et les Métis30,31,36. Les patients autochtones atteints d’arthrose étaient 2 fois moins nombreux à subir une arthroplastie de la hanche ou du genou que les patients non-autochtones21.
Évaluation du risque de biais
En tout, 5 études avaient un faible risque de biais, 9, un risque modéré, 2, un risque important, et 12, un risque indéterminé (tableau 3). Dans la plupart des études dont le risque de biais était modéré ou important, la méthode utilisée pour déterminer l’appartenance aux peuples autochtones était une source de biais. La plupart des études ont tenté de faire des corrections pour les facteurs confondants potentiels, comme le lieu de résidence, la gravité de la maladie et les comorbidités; elles avaient par conséquent un risque faible à modéré de biais dans ces catégories.
Risque de biais
Interprétation
Dans le cadre de la revue systématique, qui visait à estimer le lien entre l’appartenance aux peuples autochtones et le taux d’interventions chirurgicales ou les issues chirurgicales au Canada, nous avons relevé des preuves d’iniquité envers les Autochtones. Peu d’études s’intéressaient directement aux issues postopératoires; notre capacité à tirer des conclusions sur la mortalité et les complications a donc été limitée par le risque de biais, l’hétérogénéité des études et la sous-représentation importante des Inuits et des Métis. Dans les 4 études (7 cohortes) qui pouvaient être incluses dans la méta-analyse, nous avons relevé un risque corrigé de décès supérieur de 30 % chez les Autochtones par rapport aux non-Autochtones ainsi que des taux de complications plus élevés, notamment pour les infections postopératoires et les réadmissions hospitalières. Les Autochtones semblaient aussi avoir un plus faible taux d’utilisation des chirurgies non urgentes visant à améliorer la qualité de vie, comme les arthroplasties, et d’interventions potentiellement salvatrices, comme les chirurgies cardiaques, les transplantations et les accouchements par césarienne.
Les conclusions concordent avec les iniquités dans les issues chirurgicales observées chez les Autochtones dans d’autres pays à revenu élevé48–51. Bien qu’une partie de cet effet puisse être attribuable au fardeau des maladies chroniques dans ces populations, nos conclusions portaient sur la combinaison de résultats corrigés pour les principaux facteurs confondants, comme les comorbidités, ce qui laisse croire que d’autres facteurs contribueraient à la situation.
Bien que l’accès aux soins chirurgicaux soit un élément fondamental d’un système de santé hautement fonctionnel, l’évaluation des besoins en matière de chirurgie et l’accès à de bons services chirurgicaux sont des dossiers complexes. Présentement, il y a peu de données sur les temps d’attente et les taux d’interventions chirurgicales — les mesures par excellence de l’accès. Les études incluses dans la présente revue ont documenté de plus faibles taux de chirurgies courantes qui pourraient avoir un effet majeur sur la santé des Autochtones, qu’ils résident en région éloignée ou en zone urbaine, mais elles soulèvent aussi des questions sur les différences dans le stade de la maladie à l’admission et dans les habitudes d’orientation des patients. Par exemple, l’accès à des soins intermédiaires, notamment la prise en charge des facteurs de risque, pourrait retarder les issues ayant des répercussions sur la qualité de vie, comme l’amputation d’un membre ou le développement de complications chez les donneurs de rein vivants.
Il est crucial de créer un système national normalisé de suivi de l’accès aux chirurgies et des issues chez les Autochtones par des méthodes culturellement appropriées. Il existe au Canada une grande diversité des populations autochtones, et toute recherche panautochtone doit tenir compte des différences historiques, géographiques et culturelles propres aux communautés des Premières Nations, inuites et métisses ainsi que de l’hétérogénéité dans chacune de ces populations. La prise en charge efficace des maladies pouvant mener à une intervention chirurgicale nécessite un bon dépistage et un bon diagnostic ainsi qu’un accès rapide à des services chirurgicaux et de bons soins de transition et de suivi. Les complexités inhérentes à la prestation de soins chirurgicaux de qualité dans une population culturellement diversifiée et répartie sur le plan géographique ayant des taux plus élevés d’issues négatives soulignent le besoin urgent d’études de grande qualité et culturellement sûres portant sur différentes spécialités chirurgicales. Ces études devraient évaluer l’accès aux soins chirurgicaux pour les Autochtones et leur utilisation ainsi que les potentiels obstacles géographiques, culturels, physiques et systémiques à l’accès.
La santé des communautés nécessite des investissements dans les déterminants sociaux de la santé, comme dans l’accessibilité des services de santé, ce qui comprend le développement de qualité pendant la petite enfance, les investissements dans la culture et la langue, l’amélioration de la distribution des revenus, un logement de qualité et l’accès à la sécurité personnelle, à l’éducation, à la sécurité alimentaire, à de bons services de santé mentale et à un environnement sain. Pour remédier aux iniquités répertoriées ici, il faut reconnaître les conditions coloniales dans lesquelles le système de santé canadien a été créé et continue de fonctionner. Le système actuel de santé au Canada crée des obstacles systémiques aux soins et limite la capacité à décrire des tendances nationales dans les issues chez les Autochtones52. Un plan national complet doit donc être créé pour améliorer l’accès aux services chirurgicaux et pour mesurer, surveiller et améliorer les issues chirurgicales, obstétriques et anesthésiques pour toute la population canadienne, particulièrement pour les Autochtones et les personnes qui vivent en région rurale ou éloignée53. Les leaders autochtones et les voix de ces communautés devraient être au centre de cette discussion.
Limites de la revue
Certaines études incluses dans la présente revue systématique datent de 1989, une époque où les soins postopératoires étaient peut-être différents de ce qu’ils sont aujourd’hui. Cela dit, la plus ancienne étude incluse dans la méta-analyse a été publiée en 2006. Aucune étude ne portait précisément sur les issues postopératoires chez les patients qui s’identifiaient comme Inuits ou Métis. La plupart des études étaient rétrospectives, et un nombre d’entre elles comportaient des sources de biais. Les méthodes utilisées pour déterminer l’appartenance aux peuples autochtones variaient, et il y avait un risque d’erreur de classification. Cette source de biais commune entraîne probablement une sous-estimation des iniquités présentées ici54. La gravité ou le stade de la maladie à l’admission n’était pas connu. Nous reconnaissons, par exemple, que les décès attribuables aux chirurgies aux poignets sont rares, et nous croyons que cela reflète l’absence de mesure des facteurs confondants et le moins bon état de santé des patients autochtones. Malheureusement, de nombreuses études n’ont pas rapporté de taux de mortalité non corrigés ou de mesures de la taille de l’effet; c’était le cas de la majorité des études incluses dans la méta-analyse primaire corrigée. Ainsi, les études comprenaient peu de données et de recoupements qui auraient permis de faire une méta-analyse non corrigée. Une mesure combinée de la taille de l’effet non corrigé de la mortalité ou des issues secondaires n’a pas été fournie en raison des données incomplètes dans les études incluses, ce qui limitait la capacité à estimer les effets d’une correction des facteurs confondants sur la taille estimée des effets et limitait en partie notre analyse à une synthèse non exhaustive. Notre méta-analyse combinait des études s’étendant sur différentes périodes de suivi des issues, mais de précédents projets de recherche suggèrent une certaine constance dans la mesure des effets postopératoires dans le temps55. Nous avons aussi détecté dans notre estimation combinée une hétérogénéité qui semble être attribuable à des données provenant d’études sur les transplantations. Dans les études sur les autres types de chirurgies, l’hétérogénéité était faible et la taille de l’effet combinée pour ces études était semblable à la taille de l’effet combinée pour toutes les études. Nous reconnaissons que les taux d’utilisation ne sont pas une mesure directe de l’accès aux soins chirurgicaux, puisqu’ils ne tiennent pas complètement compte des différents obstacles auxquels les patients font face et qu’ils ne représentent pas les choix personnels des patients autochtones en réponse au manque de confiance dans le système de santé, qui est bien connu, et à l’absence de sécurisation culturelle.
Conclusion
Dans la présente revue systématique de l’utilisation et des issues des soins chirurgicaux, nous avons conclu que comparativement aux populations non autochtones, les Autochtones canadiens ont des taux de mortalité et d’issues négatives plus élevés, et des taux d’utilisation des soins chirurgicaux moins élevés. Les communautés des Premières Nations, inuites et métisses sont de mieux en mieux outillées pour orienter la recherche et les politiques en matière de santé pour les populations autochtones. Les droits des communautés autochtones et les bienfaits de la recherche pour elles, les politiques coloniales et le racisme anti-autochtones devraient être pris en compte dans toute analyse des politiques de santé et recherche sur les issues en matière de santé.
Remerciements
Les auteurs remercient Sascha Davis pour son aide avec la stratégie d’interrogation ainsi que Jean Allen et Michelle Doucette-Issaluk pour leur expertise dans la révision du manuscrit.
Footnotes
Voir la version anglaise de l’article ici: www.cmaj.ca/lookup/doi/10.1503/cmaj.191682
Intérêts concurrents: Dylan Bould est président du conseil d’administration de la Fondation d’éducation internationale de la Société canadienne des anesthésiologistes. Aucun autre intérêt concurrent n’a été déclaré.
Cet article a été révisé par des pairs.
Collaborateurs: Nadine Caron, Dylan Bould, Jason Nickerson, Dan McIsaac et Jason McVicar ont conçu et élaboré l’étude. Alana Poon, Nora Ahmad, Jason McVicar et Dan McIsaac ont interprété les données et rédigé la première version du manuscrit. Tous les auteurs ont révisé de façon critique le contenu intellectuel important de la version préliminaire et approuvé la version finale.
Financement: Ce projet a été financé par une subvention à l’innovation de l’Association médicale universitaire de l’Hôpital d’Ottawa et par une subvention de la Fondation canadienne de recherche en anesthésie. Daniel McIsaac et Jason McVicar ont reçu du soutien salarial du département d’anesthésiologie et de médecine de la douleur de l’Hôpital d’Ottawa.
Partage des données: Toutes les données de l’étude sont disponibles sur demande auprès de l’auteur recevant les correspondances.
Déclaration d’intérêts: Trois des auteurs s’identifient comme Autochtones: Jason McVicar (Métis), Nadine Caron (Premières Nations) et Donna May Kimmaliardjuk (Inuk).
- Accepted February 1, 2021.
Il s’agit d’un article en libre accès distribué conformément aux modalités de la licence Creative Commons Attribution (CC BY-NC-ND 4.0), qui permet l’utilisation, la diffusion et la reproduction de tout médium à la condition que la publication originale soit adéquatement citée, que l’utilisation se fasse à des fins non commerciales (c.-à-d., recherche ou éducation) et qu’aucune modification ni adaptation n’y soit apportée. Voir: https://creativecommons.org/licenses/by-nc-nd/4.0/deed.fr