Les modalités de partage des coûts des services de santé publics entre le fédéral et les provinces et territoires évoluent depuis plus de 60 ans et sont toujours une pomme de discorde.
Le partage des coûts a connu un parcours difficile, qui illustre pourquoi les gouvernements fédéral, provinciaux et territoriaux ne s’entendent pas sur ce qui constitue un financement équitable des systèmes de santé au Canada.
L’analyse des parts des coûts du gouvernement fédéral dans l’histoire montre une différence d’environ 20 milliards de dollars dans le financement actuel selon que l’on tient compte ou non des points d’impôt transférés en 1977, et des résultats allant d’un surplus de quelque 15 milliards à un déficit de quelque 23 milliards si l’on tient seulement compte du paiement de transfert.
Ces écarts et les éternels conflits entre le fédéral et les provinces et territoires au sujet du partage des coûts mettent en péril la collaboration entre les ordres de gouvernement, qui est essentielle à l’élargissement de la couverture universelle des frais et à l’implantation réussie de réformes en matière de santé.
Il faut de toute urgence mettre en place un processus rationnel qui servira à déterminer la part du gouvernement fédéral qui constitue un financement équitable des services de santé publics entre les ordres de gouvernement.
Alors que l’épidémie de maladie à coronavirus 2019 (COVID-19) suit son cours et que la pression financière s’accentue sur tous les ordres gouvernementaux au pays, le partage des coûts des soins médicaux et hospitaliers couverts par le régime public d’assurance maladie est redevenu une pomme de discorde. En septembre 2020, seulement quelques jours avant le discours du Trône, les premiers ministres des provinces et des territoires ont demandé au gouvernement fédéral d’être « un véritable partenaire financier » dans le domaine de la santé, plus précisément de faire passer les transferts aux provinces et aux territoires de 22 % à 35 %, ce qui représenterait une hausse de 28 milliards de dollars par année1. Cependant, au grand dam des premiers ministres — et ils l’ont fait savoir2 — le discours du Trône ne prévoyait aucune augmentation du financement fédéral en matière de santé. Il indiquait plutôt que « le gouvernement continu[ait] de croire en un régime national universel d’assurance médicaments », et énonçait quelques mesures en ce sens.
Bien que le régime public d’assurance maladie demeure l’un des programmes sociaux auxquels la population accorde le plus de valeur, il est impossible d’assurer sa stabilité et d’élargir les services couverts, par exemple l’assurance médicaments, sans un solide modèle de partage des coûts entre le fédéral et les provinces et territoires. Cela dit, les divergences d’opinions entre les ordres de gouvernement constituent un obstacle majeur à tout élargissement du régime public et à la poursuite de réformes nationales en matière de santé.
Dans cette analyse, nous dressons l’historique des négociations entre les gouvernements fédéral, provinciaux et territoriaux qui ont fait de notre régime d’assurance maladie ce qu’il est aujourd’hui et tentons de déterminer ce qui constituerait un partage équitable dans les conditions actuelles, à partir de diverses ressources imprimées et en ligne (annexe 1, accessible en anglais au www.cmaj.ca/lookup/doi/10.1503/cmaj.200143/tab-related-content) et de ce que 2 des auteurs ont observé sur le terrain depuis les années 1980.
Quel est l’historique des négociations concernant l’assurance maladie au Canada?
Rien dans la constitution canadienne de 1867 n’ouvrait la porte à un régime national d’assurance maladie. Au contraire, le document indique que la surveillance et la prestation des services de santé sont de compétence provinciale et territoriale. Aussi les provinces ont-elles, à différents rythmes, implanté leur propre régime public d’assurance maladie. La Saskatchewan a lancé le bal, instaurant un régime public universel provincial d’assurance hospitalisation en 1947 et un régime d’assurance maladie universel provincial en 1962. En raison de sa réalité constitutionnelle, le pays compte 13 systèmes de santé relativement distincts, 1 pour chaque province et chaque territoire. Ces systèmes ont toutefois beaucoup en commun, comme ils tirent leurs origines fiscales et législatives d’une même série d’ententes qui, depuis la fin des années 1950, ont défini les modalités de partage des coûts entre le gouvernement du Canada et les gouvernements provinciaux et territoriaux.
Partage du coût d’ensemble (1957–1976)
La Loi sur l’assurance-hospitalisation et les services diagnostiques, qui a reçu la sanction royale en avril 19573, remettait aux provinces participantes environ 50 % du coût par personne des services admissibles fournis dans les hôpitaux généraux. À la base, le partage des coûts signifiait que les provinces les plus riches recevraient plus d’argent, car elles dépensaient plus par personne en soins hospitaliers. Pour remédier à la situation, on déterminait la moitié de l’allocation provinciale en fonction de la moyenne de dépenses nationale.
En réponse au rapport publié en 1964 par une commission royale présidée par le juge Emmett Hall, le gouvernement du Canada a adopté en 1966 la Loi sur les soins médicaux. La Loi instaurait le remboursement de 50 % des dépenses nationales moyennes par personne pour l’ensemble des services médicaux assurés, moins les frais d’administration du régime et les frais payés par les patients4. Ces 2 initiatives fédérales sont le point de départ du régime public national d’assurance maladie.
En 1976/77, la dernière année où les montants versés en vertu des 2 lois susmentionnées sont inscrits séparément dans les Comptes publics du Canada, le gouvernement fédéral a couvert 48 % des dépenses en soins hospitaliers et 49 % des dépenses en soins médicaux5. On peut dire qu’à ce moment, le gouvernement fédéral avait honoré sa promesse d’un partage moitié-moitié.
Changement de paradigme (1976–1995)
Dès 1970, le gouvernement fédéral a commencé à se demander comment il pourrait limiter l’augmentation de sa part des dépenses en matière de santé proportionnellement à la croissance du produit national brut (PNB). (Le produit national brut correspond au produit intérieur brut [PIB] — plus tard adopté comme référence pour le partage des coûts — auquel on ajoute les revenus nets perçus à l’étranger.) Lors d’une rencontre des premiers ministres en 1976, Pierre Elliott Trudeau, qui dirigeait alors le pays, a suggéré de remplacer le partage moitié-moitié par un nouveau régime. Sa proposition : qu’une première moitié des paiements de 1975/76 pour 3 programmes (Loi sur l’assurance-hospitalisation et les services diagnostiques, Loi sur les soins médicaux et éducation postsecondaire) soit versée sous forme de subvention globale, qui augmenterait chaque année selon la moyenne mobile sur 3 ans du taux de croissance nominale par personne du PNB, et que la seconde moitié soit plutôt la récupération par les provinces d’une réduction de l’impôt fédéral, ce qui ne causerait pas de changement immédiat pour ce qui est de l’imposition des particuliers et des entreprises6,7.
Certaines provinces se sont dit que les subventions globales les exposeraient à des coupes budgétaires unilatérales, alors que d’autres étaient d’accord avec les négociateurs du fédéral, qui faisaient valoir que les subventions globales et la récupération de points d’impôt permettraient aux autorités provinciales de limiter les dépenses liées aux services médicaux et aux hôpitaux généraux pour investir dans des services plus économiques comme les soins à domicile. Les provinces et les territoires ont fini par accepter une version un peu plus généreuse de la proposition du gouvernement fédéral, incarnée par la Loi sur les accords fiscaux entre le gouvernement fédéral et les provinces et sur le financement des programmes établis, entrée en vigueur en avril 19778.
En 1979, le gouvernement canadien a demandé à Emmett Hall de revoir son rapport de 19649. La démarche du juge a mené à la création de la Loi canadienne sur la santé de 1984, qui a consolidé la législation existante et qui, pour la première fois, donnait au gouvernement fédéral le pouvoir de diminuer les transferts aux provinces d’un dollar pour chaque dollar facturé aux patients pour des services assurés par le régime public.
Entre 1985 et 1995, 6 budgets fédéraux ont chacun à leur façon ralenti l’augmentation en fonction du PNB du transfert combiné en matière de santé et de programmes sociaux ou ont complètement fait cesser les paiements. Selon les calculs effectués par Alistair Thomson pour un document de référence publié en 1991, le total des transferts en matière de santé a diminué de 30 milliards de dollars entre 1986/87 et 1995/9610. Il a diminué de 11,2 milliards de dollars supplémentaires jusqu’en 1998/99, par rapport aux arrangements pris en 197711.
Restitution partielle et accords sur la santé (1996–2006)
Comme la santé financière du gouvernement fédéral s’améliorait, le budget de 1999 a prévu une augmentation de base de 11,5 milliards de dollars sur 5 ans du transfert combiné en matière de santé et de programmes sociaux12. Les dirigeants des provinces et des territoires ont réclamé une hausse des investissements en invoquant les conditions antérieures et un nouvel argument, basé sur le concept de déséquilibre fiscal vertical que l’économiste G.C. Ruggeri leur a présenté en août 2000 (annexe 2, accessible en anglais au www.cmaj.ca/lookup/doi/10.1503/cmaj.200143/tab-related-content). Ruggeri a décrit le déséquilibre vertical comme une situation où d’un côté, les gouvernements infranationaux sont soumis à des pressions financières qui dépassent leur capacité d’augmentation des revenus, et où, de l’autre, le gouvernement national dégage des surplus année après année13. Depuis, ce concept est un élément central de l’argumentaire des premiers ministres pour une augmentation du financement fédéral.
À l’approche de l’élection de novembre 2000, il n’était plus possible d’ignorer les plaintes des premiers ministres provinciaux et territoriaux : la tenue d’une rencontre des premiers ministres a ainsi débouché sur le premier accord sur la santé. Cet accord faisait passer le paiement de transfert combiné en matière de santé et de programmes sociaux de 15,5 milliards de dollars en 2000/01 à 21 milliards de dollars en 2005/06, et prévoyait un montant ponctuel pour de l’équipement médical, les technologies de l’information sur la santé et la réforme des soins de santé primaires14.
Après sa réélection, le gouvernement a convoqué la Commission Romanow sur l’avenir des soins de santé au Canada, en avril 2001. Les commissaires ont établi entre autres qu’en 2001/02, les transferts du gouvernement fédéral n’ont couvert que 18,7 % des dépenses des provinces et des territoires en soins médicaux et hospitaliers. Compte tenu de l’entente qui a mené aux modalités du programme de transfert, appelé Financement des programmes établis, ils ont aussi recommandé « qu’au minimum », le paiement de transfert fédéral en matière de santé équivaille à 25 % des dépenses provinciales et territoriales15.
Les premiers ministres en sont venus à un deuxième accord sur la santé en février 200316, à la suite de quoi le gouvernement fédéral a réinstauré dans son budget un transfert en matière de santé séparé, représentant une augmentation de 34,8 milliards sur 5 ans. Par contre, la majorité du crédit additionnel était injecté à court terme dans les soins de santé primaires et les soins à domicile. Seulement 9,5 milliards constituaient une augmentation du montant de base du Transfert canadien en matière de santé17.
La Commission Romanow a fait grimper la contribution fédérale à 25 % pour les soins médicaux et hospitaliers seulement. Or, en juillet 2003, les provinces et les territoires indiquaient que dans son dernier budget, le gouvernement canadien ne faisait passer sa part du total des dépenses provinciales et territoriales en matière de santé que de 14 % à 16 %18.
À une autre rencontre des premiers ministres, tenue à l’été 2004 sur le thème de la santé, les parties ont passé un troisième accord de 10 ans que Paul Martin, alors aux commandes du pays, a qualifié de « solution pour une génération ». Les nouveaux investissements totalisaient 41,3 milliards de dollars. La bonification du Transfert canadien en matière de santé représentait 35,3 milliards, d’abord par une hausse sur 2 ans du montant de base, puis par l’application d’un facteur d’augmentation annuelle de 6 %; le reste prenait la forme de fonds à terme destinés à acheter de l’équipement médical et à faire diminuer les temps d’attente19.
Les gouvernements changent, les enjeux restent (2006–2018)
À partir des années 1950, le gouvernement du Canada a souvent mis à profit sa capacité fiscale pour inciter les provinces et les territoires à participer à ses programmes sociaux. Mais quand le Parti conservateur a pris le pouvoir en 2006, le fédéralisme fiscal est devenu plus prudent. Comme il cherchait à se faire réélire en 2011, le premier ministre Stephen Harper s’est engagé à négocier un quatrième accord sur la santé20. Aucune négociation n’a eu lieu. Les choses se sont plutôt passées ainsi : en décembre 2011, lors d’une rencontre des ministres des Finances du Canada, des provinces et des territoires, le ministre fédéral James Flaherty a annoncé qu’à l’échéance de l’accord de 2004, en 2014, le facteur d’augmentation du Transfert canadien en matière de santé resterait de 6 % jusqu’en 2017, puis serait égal à 3 % par année ou à la moyenne mobile sur 3 ans du taux de croissance nominale du PIB, selon le montant le plus élevé, pendant 10 ans21. Un groupe de travail provincial–territorial a estimé qu’en changeant les règles, le gouvernement fédéral allait dépenser 36 milliards de dollars de moins en matière de santé que s’il avait maintenu le facteur de 6 % pour la période de 2014/15 à 2023/2422.
En juillet 2015, les premiers ministres ont redemandé au gouvernement fédéral d’augmenter le Transfert canadien en matière de santé pour qu’il couvre 25 % des dépenses en matière de santé23. Peu après, pendant la campagne électorale, le Parti libéral a critiqué le gouvernement Harper pour ses actions en matière de financement de la santé et a promis, s’il était élu, de négocier un nouvel accord sur la santé avec les provinces et les territoires24. Les libéraux ont réitéré leur promesse dans le discours du Trône, après avoir été élus pour former un gouvernement majoritaire en octobre 201525. Encore une fois, aucun sommet n’a eu lieu. De plus, le budget de 2017 incluait bien la baisse du facteur d’augmentation du Transfert canadien en matière de santé décidée sous Harper, mais allouait un financement à terme de 11 milliards de dollars sur 10 ans pour les soins à domicile et la santé mentale26.
Position actuelle des provinces (2019–2020)
En juillet 2019, comme l’assurance médicaments faisait partie du programme du gouvernement (Rapport final du Conseil consultatif sur la mise en œuvre d’un régime national d’assurance médicaments, accessible au www.canada.ca/fr/sante-canada/organisation/a-propos-sante-canada/mobilisation-publique/organismes-consultatifs-externes/mise-en-oeuvre-regime-assurance-medicaments/rapport-final.html), les premiers ministres des provinces et des territoires ont souligné qu’un régime d’assurance médicaments national devrait tenir compte de la hausse à long terme du coût des médicaments. Ils ont aussi parlé de travaux menés par le Bureau du directeur parlementaire du budget et le Conference Board du Canada, qui leur donnent raison de s’inquiéter d’un déséquilibre dans les revenus et les responsabilités entre le gouvernement canadien et les provinces (annexe 2). En guise de solution, les premiers ministres ont réclamé que le Transfert canadien en matière de santé augmente de 5,2 % par année au lieu des 3 % actuels27. En 2020, avec l’arrivée de la COVID-19, ils ont commencé à se faire plus insistants, cherchant à faire passer la contribution fédérale aux dépenses provinciales et territoriales annuelles en matière de santé de 22 % à 35 %1.
Qu’est-ce que cela signifie pour les programmes de santé pancanadiens?
Efforts du gouvernement fédéral pour limiter les dépenses en matière de santé
Le partage proportionnel des coûts met le partenaire national à risque, advenant que les partenaires infranationaux n’arrivent pas à maîtriser leurs dépenses. Moins de 2 ans après avoir étendu sa promesse d’un partage moitié-moitié des coûts des soins médicaux prodigués dans les hôpitaux généraux, le gouvernement du Canada s’est mis à chercher des moyens de limiter ses risques financiers. Pourquoi? Pendant l’exercice 1974 seulement, les dépenses des 2 programmes de santé cofinancés ont bondi de près de 20 %. Entre 1999 et 2009, les dépenses provinciales et territoriales ont augmenté plus vite que les généreuses hausses du transfert fédéral, réduisant la part du gouvernement fédéral dans le financement.
L’apparition des subventions globales en 1977/78, qui selon le cas regroupaient ou séparaient les transferts en matière de santé et les transferts en matière de programmes sociaux, a mis fin au partage proportionnel des coûts et atténué cet effet pervers de l’ancien système, qui incitait les provinces à investir en premier lieu dans les soins médicaux et hospitaliers, puisqu’il s’agissait des seuls services financés par le gouvernement fédéral. Elle a toutefois donné la possibilité au gouvernement fédéral de modifier unilatéralement le facteur d’augmentation des subventions et de limiter ses paiements, ce qui s’est produit à maintes reprises dans les décennies 1980 et 1990, et encore en 2011. Et les procédures judiciaires se sont avérées vaines : en 1991, quand la Colombie-Britannique a contesté les changements aux transferts en matière de santé et de programmes sociaux unilatéralement apportés par le gouvernement canadien, la Cour suprême du Canada a confirmé que ce dernier avait la compétence pour limiter son obligation28.
Réformes provinciales fragmentaires
Les provinces et les territoires revendiquent, avec raison, leur compétence constitutionnelle en matière de prestation des services de santé. Mais détenir cette compétence en fait les principaux responsables de l’état de leur système de santé, même si leurs efforts sont parfois minés par des coupes arbitraires dans les transferts que le gouvernement fédéral impose en abrogeant des dispositions originales de la Loi sur les accords fiscaux entre le gouvernement fédéral et les provinces et sur le financement des programmes établis. Quand on les compare à ceux d’autres pays développés sur beaucoup d’indicateurs de rendement, comme le temps d’attente pour un vaste éventail de services, les systèmes de santé du Canada font piètre figure29,30. Selon des examens provinciaux et fédéraux, les systèmes des provinces et des territoires sont mal intégrés et ont une structure budgétaire fragmentée, un obstacle bien connu à l’efficience, à la qualité et à l’innovation — et une source de frustration pour leurs travailleurs30.
Pourquoi les transferts sont-ils au centre des négociations?
En allouant directement aux provinces une partie de ses recettes fiscales associées aux déclarations de revenus uniques (fédérales–provinciales/territoriales), le gouvernement canadien cherchait, en 1977, à créer une source de financement permanente des programmes cofinancés régie par les provinces et les territoires. Or, la valeur des points d’impôt est plus opaque que celle des transferts annuels.
Effectivement, en 2006, le comité consultatif du Conseil de la fédération sur le déséquilibre fiscal a rejeté les affirmations du gouvernement fédéral concernant la valeur actuelle des points d’impôt transférés en 1977, soutenant que ces points sont maintenant intégrés à la fiscalité provinciale : « S’il existe un débat politique au sein d’une province concernant les taux d’imposition excessifs, ces points d’impôt sont considérés comme faisant partie du fardeau d’imposition global que doivent supporter les résidents de la province. La responsabilité politique associée à la collecte de ces impôts est assumée sans aucune ambiguïté par les gouvernements provinciaux, et non par le gouvernement du Canada31. » Sans surprise, le ministère des Finances a continué d’attribuer une valeur totale à cette contribution. Sauf que comme les politiques fiscales et les assiettes de revenus des gouvernements fédéral, provinciaux et territoriaux se sont métamorphosées en 40 ans, il est difficile de déterminer une valeur juste par provinces. Aujourd’hui, le ministère invoque rarement le transfert de points, qui faisait partie de la fameuse entente de partage des coûts de 1977.
À quoi ressemblerait un partage équitable?
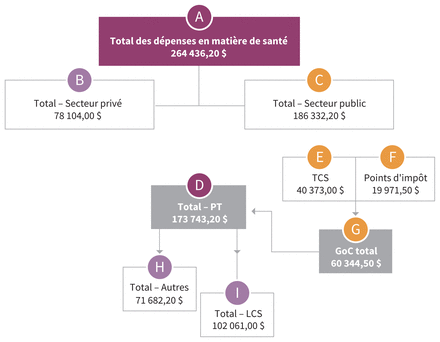
La figure 1 montre une partie de la répartition du financement fédéral et provincial en matière de santé et les projections des montants pour 2019/20 (voir aussi l’annexe 1). Le tableau 1 examine les différentes options de partage des coûts et parts assumées par le gouvernement fédéral.
Schéma du partage des coûts de l’assurance maladie au Canada, et projections des montants pour 2019/20. Remarque : GC = gouvernement du Canada, LCS = Loi canadienne sur la santé, PT = provinces et territoires, TCS = Transfert canadien en matière de santé. Toutes les valeurs sont en millions de dollars canadiens. A) Total des dépenses en matière de santé des secteurs privé et public, pour l’année civile 2019. B) et C) Répartition du total des dépenses entre les secteurs privé et public, pour l’année civile 2019. D) Total des dépenses en matière de santé des provinces et territoires. E) Le TCS est le paiement de transfert que le gouvernement fédéral fait chaque année aux provinces et aux territoires. Comme sa période de calcul est l’exercice financier, les sommes en D) et en I) sont définies sur cette base (exercice 2019/20). La différence entre les deux bases est minime (le ratio entre les valeurs pour l’année civile et l’exercice financier est de plus de 99 %, dans les cas où des chiffres sont disponibles pour les deux). F) Valeur estimée, en dollars de 2019/20, des points d’impôt fédéral transférés aux provinces et territoires en 1977, basée sur les facteurs d’augmentation appliqués par le ministère des Finances du Canada, depuis 1977, aux points d’impôts transférés. G) Somme des montants en E) et en F), représentant le financement total remis par le GC. H) Dépenses des provinces et territoires pour les services qui ne répondent pas aux critères énoncés dans la LCS (1985). I) Dépenses des provinces et territoires pour les services visés par la LCS (1985), soit les soins médicaux, les soins prodigués dans les hôpitaux généraux et les services diagnostiques associés.
Comparaison de la part du gouvernement fédéral dans les dépenses provinciales et territoriales en matière de santé (toutes les valeurs sont exprimées en millions de dollars canadiens)
Comme relevé par la Commission Romanow, le Financement des programmes établis indiquait que les transferts de partage de coûts devaient initialement correspondre à 25 % de la moyenne provinciale des dépenses en soins médicaux et en soins prodigués dans les hôpitaux généraux. À la deuxième ligne du tableau 1, on voit que cette part engendre des surplus substantiels pour le gouvernement fédéral. Cependant, elle n’est pas très logique, puisque l’entente originale de partage des coûts visait justement à ne pas couvrir que les coûts des soins médicaux et hospitaliers.
Depuis 2003, les provinces et les territoires utilisent le seuil de 25 % du total de leurs dépenses en matière de santé pour les paiements de transfert. Comme le montre la première ligne du tableau 1, ce calcul représente un déficit fédéral de 3062,80 millions de dollars par année, qui est lui aussi réfutable étant donné que l’entente originale prévoyait et un transfert de points d’impôt et un transfert en argent qui augmentent graduellement.
Jamais le gouvernement canadien n’a proposé de couvrir 50 % des dépenses provinciales et territoriales en matière de santé. Par contre, il s’est déjà engagé à verser une subvention globale équivalant à 50 % des coûts des soins médicaux et hospitaliers, à partir de 1977/78, quand le Financement des programmes établis est entré en vigueur (à l’époque, ces coûts représentaient 74 %–75 % du total des dépenses en matière de santé). Cette contribution historique correspondait au paiement, par le gouvernement fédéral, de pas moins de 37 % des dépenses provinciales et territoriales en matière de santé.
Si cette contribution était appliquée et que la part de 37 % des dépenses provinciales et territoriales en matière de santé du gouvernement fédéral était jugée équitable, la question serait alors de savoir comment déterminer la valeur des points d’impôt transférés. Si, comme les provinces et les territoires l’ont fait valoir, les points d’impôt ne sont pas un enjeu dans les négociations actuelles, le déficit fédéral ressemblerait au montant réclamé par les premiers ministres en septembre 2020, comme on peut le voir à la troisième ligne du tableau 1. Si toutefois on applique aux points d’impôt cédés par le gouvernement fédéral en 1977 un facteur d’augmentation, alors le déficit est beaucoup moins important, à 3940,50 millions de dollars par année (tableau 1, quatrième ligne).
Conclusion
Les relations entre le fédéral et les provinces et territoires en matière de santé sont teintées par des décennies d’histoire complexe, jalonnées de frustrations et de déceptions mutuelles. Les gouvernements qui se sont succédé au fédéral, quel que soit le parti, ont à maintes reprises abrogé des dispositions de l’entente de 1977. De l’autre côté, les provinces et les territoires ont en majeure partie échoué à implanter des réformes profondes qui auraient pu limiter l’augmentation des coûts à long terme et accroître dans une grande mesure l’efficience des investissements dans les services de soins publics. Ce parcours et les désaccords constants de l’ordre de plusieurs milliards de dollars au sujet des chiffres à utiliser dans les calculs de partage des coûts expliquent les tensions récurrentes, mais seulement partiellement : ils créent aussi un climat difficile pour le lancement d’initiatives conjointes, qui demandent beaucoup de fonds publics et de nouvelles modalités de partage des coûts, comme l’assurance médicaments universelle, la hausse du financement des soins de longue durée et l’augmentation des frais couverts en matière de santé mentale. Sans processus d’entente sur la part du gouvernement fédéral qui constituerait un partage des coûts équitable entre les ordres de gouvernement, il y a peu d’espoir qu’on puisse apporter les changements qui s’imposent depuis long-temps dans le financement, l’organisation et l’éventail des services de santé publics au Canada.
Footnotes
Voir la version anglaise de l’article ici : www.cmaj.ca/lookup/doi/10.1503/cmaj.200143
Intérêts concurrents: Aucun déclaré.
Cet article a été révisé par des pairs.
Collaborateurs: Tous les auteurs ont contribué à la conception de l’article, ont rédigé le manuscrit et en ont révisé de façon critique le contenu intellectuel important. Ils ont donné leur approbation finale pour la version destinée à être publiée et assument l’entière responsabilité de tous les aspects du travail, donc son exactitude et son intégrité.
Financement: C. David Naylor et Andrew Boozary sont financés par l’Université de Toronto. Andrew Boozary est aussi financé par le Réseau universitaire de santé (Toronto). Owen Adams est financé par l’Association médicale canadienne (Ottawa). Aucuns fonds n’ont été remis pour cet article en particulier.
Il s’agit d’un article en libre accès distribué conformément aux modalités de la licence Creative Commons Attribution (CC BY-NC-ND 4.0), qui permet l’utilisation, la diffusion et la reproduction dans tout médium à la condition que la publication originale soit adéquatement citée, que l’utilisation se fasse à des fins non commerciales (c.-à-d., recherche ou éducation) et qu’aucune modification ni adaptation n’y soit apportée. Voir : https://creativecommons.org/licenses/by-nc-nd/4.0/.
Références
- Hospital Insurance and Diagnostic Services Act. SC 1957, c 28.
- Canada. Medical Care Act. SC 1966–67, c 64.
- Federal–Provincial Fiscal Arrangements and Established Programs Financing Act, 1977. S.C. 1976–77, c. 10, s. 27(8).