Même si le ratio absolu médecins:population a augmenté et se trouve à un sommet historique, les plaintes relatives aux pénuries de médecins et aux difficultés d’accès aux soins médicaux se multiplient.
Pour comprendre cette discordance, nous avons analysé les données sur les effectifs médicaux entre 1987 et 2020 et ajusté la taille de la population en fonction de son vieillissement, ainsi que le nombre de médecins pour tenir compte des modifications apportées au nombre d’heures travaillées.
Même si le ratio médecins:population non ajusté en 2019 était de 35 % supérieur à celui de 1987, après ajustement complet, nous avons plutôt observé un ratio de 4 % inférieur.
Notre analyse montre que le calcul du nombre de médecins par personne doit être ajusté en fonction de l’offre et de la demande pour orienter la planification des effectifs médicaux; se fier uniquement aux tendances des ratios de médecins par personne est peu utile pour la planification des effectifs.
Au Canada, on s’efforce depuis longtemps de maintenir des effectifs médicaux appropriés1–4. Le recrutement de médecins formés à l’étranger au cours des dernières décennies et l’augmentation des inscriptions nationales dans les facultés de médecine depuis le milieu des années 2000 au pays ont permis au Canada d’obtenir un ratio médecins:population d’une hauteur inégalée5. Paradoxalement, sur le terrain, on continue de déplorer un manque de médecins, l’épuisement des effectifs6–8, et un accès difficile aux soins médicaux9,10.
Les analyses précédentes d’offre et de demande en effectifs médicaux n’ont pas été ajustées pour tenir compte du vieillissement de la population et des modifications apportées aux heures de travail des médecins, même si l’importance quantitative de ces facteurs a été élevée11,12. Pour fournir des pistes de réflexion au sujet de ces problèmes et pour orienter la profession, le public et les gouvernements en vue de la planification appropriée des effectifs en ce qui a trait au nombre de nouveaux médecins, nous avons analysé les données allant de 1987 à 2020, mesuré l’augmentation de la demande due au vieillissement de la population et suivi l’évolution de la prestation des services en lien avec la diminution du nombre d’heures travaillées rapportées par les médecins (encadré 1)13–15.
Encadré 1: Méthodes
Nous avons obtenu de l’Institut canadien d’information sur la santé (ICIS) les données de facturation pour soins médicaux par catégorie d’âge et de sexe des patients et le nombre annuel de médecins en exercice. Statistique Canada a fourni les données démographiques de population et les microdonnées mensuelles de l’Enquête sur la population active. De cette enquête, nous avons calculé un taux annuel constant d’heures de travail autorapportées par les médecins. L’échantillon annuel de médecins a varié d’environ 1700 à 3800 entre 1987 et 2020, pour un total d’environ 93 000. À notre connaissance, l’utilisation de l’enquête pour analyser les heures travaillées par les médecins est quelque chose de nouveau. Les estimations antérieures du nombre d’heures tirées de différentes enquêtes par l’Association médicale canadienne (AMC) et ses organisations partenaires utilisaient diverses méthodologies et ne sont disponibles que pour un sous-ensemble d’années pertinentes13. L’ICIS fournit des mesures d’équivalents temps complet (ETC) dans son rapport Les soins de santé au Canada — Médecins; toutefois, cela provient de la rémunération et ne donne pas une idée des tendances au fil du temps14,15.
Pour tenir compte du vieillissement de la population pour chaque année après 1987 (l’année de référence), nous avons évalué dans quelle mesure une population ayant la distribution selon l’âge et le sexe de 1987 devait être plus nombreuse pour justifier le même nombre d’heures de soins que l’année subséquente en question. Cela a permis des comparaisons standardisées en fonction de l’âge et du sexe des populations entre différentes années, tout en maintenant constants les services selon l’âge et le sexe. Le nombre relatif d’heures travaillées par les médecins par catégorie d’âge et de sexe a été déduit à partir des réclamations relatives des médecins parce qu’on ne dispose pas du nombre d’heures en fonction de l’âge et du sexe des patients. Nous avons maintenu la prestation des services constante à son niveau de 1996, qui est l’année la plus ancienne pour laquelle on dispose de données.
Pour générer le nombre de médecins ETC de chacune des années, nous avons considéré que 40 heures hebdomadaires de travail autorappportées correspondaient à 1 ETC. Toutefois, pour la majeure partie de notre analyse, nous avons indexé les résultats par rapport à 1987 et tout nombre fixe d’heures hebdomadaires aurait produit le même indice. Des détails sur les données et la méthodologie sont fournis à l’annexe 1 (accessible en anglais ici: www.cmaj.ca/lookup/doi/10.1503/cmaj.221239/tab-related-content).
Pourquoi est-il important d’ajuster les analyses en fonction du vieillissement de la population et des modifications apportées aux heures de travail des médecins?
Des analyses non ajustées ont montré que les effectifs médicaux ont augmenté beaucoup plus rapidement que la population générale entre 1987 et 2020 (croissance de 93 % c. 43 %)5,16. Il faut se poser la question: Si le Canada disposait d’un surplus perçu d’effectifs médicaux à la fin des années 1980 et que les effectifs médicaux ont par la suite augmenté plus rapidement que la population, pourquoi l’accès aux soins est-il devenu si difficile3? Un ajustement qui tiendrait compte de l’évolution démographique des effectifs médicaux et des modifications apportées à leurs heures de travail offrirait un élément de réponse.
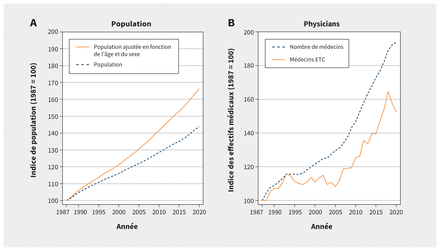
La figure 1 présente les tendances statistiques que nous avons observées concernant la population et les effectifs médicaux au Canada entre 1987 et 2020, avant et après ajustement pour tenir compte du vieillissement de la population et des modifications apportées au nombre moyen d’heures hebdomadaires travaillées par les médecins. Du côté A, la population ajustée selon l’âge et le sexe illustre la hausse de la demande de services médicaux par rapport à la population non ajustée. Comme le montre clairement le côté B, le nombre de médecins équivalents temps complet (ETC) est inférieur à leur nombre absolu (sauf par construction pour 1987). L’ajustement pour tenir compte des heures de travail des médecins a montré qu’à partir du milieu des années 1990, un écart s’est creusé entre le nombre total de médecins et le nombre de médecins ETC. (La prudence s’impose au moment d’interpréter les valeurs de 2020 qui coïncidaient avec le déclenchement de la pandémie de COVID-19.)
(A) Population non ajustée et ajustée en fonction de l’âge et du sexe, et (B) nombre absolu de médecins et de médecins ETC au Canada entre 1987 et 2020. Remarque: ETC = équivalent temps complet.
Quelle est la tendance en matière de nombre d’heures de travail des médecins?
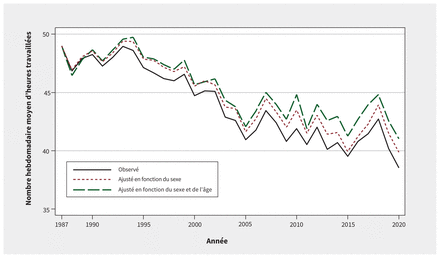
La figure 2 illustre les tendances en matière de nombre d’heures hebdomadaires travaillées rapporté par les médecins. Ces estimations incluent les semaines où les médecins travaillent et les semaines d’absence (p. ex., vacances, maladie ou proche aidance). Nous montrons les heures observées (non ajustées) et des séries similaires ajustées en fonction du sexe des médecins (variable autorapportée à Statistique Canada lors de l’Enquête sur la population active), et en fonction de l’âge et du sexe. Ces séries ajustées explorent les modifications apportées au nombre moyen d’heures travaillées associées à la part croissante de médecins qui se déclarent de sexe féminin et de médecins appartenant à des effectifs vieillissants. Les tendances que nous avons observées concordent avec celles d’études comparables qui ont utilisé des données plus restreintes, au Canada ou ailleurs17–21.
Nombre moyen observé d’heures hebdomadaires travaillées par les médecins au Canada, incluant les absences de 1 semaine complète, non ajusté et ajusté pour tenir compte du sexe et de l’âge, et du sexe, entre 1987 et 2020.
À la figure 2, la courbe de tendance non ajustée (courbe du bas) montre que le nombre moyen d’heures travaillées a diminué de 21,6 %, passant de 49,1 heures par semaine en 1987 à 38,5 heures par semaine en 2020. En excluant les semaines complètes d’absence, la diminution est de 20,6 %, de 54,3 à 43,1 heures par semaine. À des fins de comparaison, Statistique Canada a rapporté que pour l’ensemble des effectifs âgés de 25 ans et plus, le nombre moyen d’heures hebdomadaires travaillées au cours des mêmes années, incluant les absences, a diminué de 9,5 %, soit de 35,7 à 32,3 heures22. Toutes occupations confondues, le nombre d’heures travaillées par les médecins a toujours été plus élevé que la moyenne de la population générale17.
L’ajustement selon l’âge et le sexe (courbe du haut) compte pour 2,5 heures des 10,6 heures de diminution observées en 2020 dans l’analyse non ajustée. L’ajustement uniquement en fonction du sexe (ligne du milieu) montre un léger écart apparaissant durant la première moitié des années 1990, qui ne s’élargit pas par la suite; l’écart est de 1,3 heure en 2020. La diminution globale du nombre moyen d’heures travaillées par les médecins n’a que légèrement été affectée par la part croissante de médecins se disant de sexe féminin. Les femmes ont en moyenne travaillé moins d’heures, mais cette moyenne est restée relativement stable entre 1987 et 2020. En revanche, le nombre d’heures travaillées par les médecins de sexe masculin a diminué et l’écart entre les sexes quant aux heures travaillées s’est atténué au cours de cette période. L’ajustement pour tenir compte du vieillissement des effectifs médicaux, illustré par l’écart entre la ligne ajustée en fonction du sexe et la ligne supérieure, ajustée en fonction de l’âge et du sexe, commence, à partir de 2005 environ à montrer une tendance inquiétante qui peut avoir une résonance sur les politiques. L’écart entre l’estimation du nombre d’heures travaillées ajustée en fonction du sexe, et en fonction de l’âge et du sexe représente 1,2 heure par semaine en 2020.
Comment les ajustements pour tenir compte du vieillissement de la population et du nombre d’heures travaillées par les médecins influent-ils sur les tendances au fil du temps?
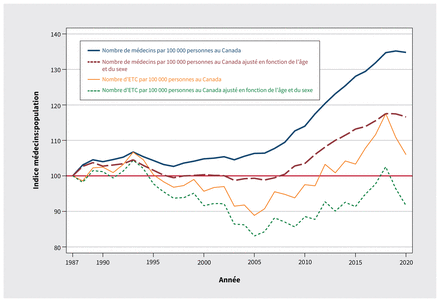
La figure 3 montre, comme l’ont fait remarquer les planificateurs des effectifs depuis la fin des années 1980, alors que le Canada avait un surplus perçu de médecins, que le nombre absolu de médecins par personne n’a fait qu’augmenter au fil du temps. De plus, les effectifs par personne ont augmenté nettement à compter de la fin des années 2000. Toutefois, lorsqu’on tient compte des besoins de la population canadienne vieillissante (nombre de médecins par 100 000 personnes au Canada ajusté en fonction de l’âge et du sexe à la figure 3), une bonne part de l’augmentation se trouve contrebalancée par une augmentation de la demande. En date de 2020, on peut estimer que le vieillissement de la population a pour ainsi dire annulé 18 des 34 points de pourcentage d’augmentation du nombre de médecins par personne.
Nombre de médecins par personne, ajusté et non ajusté (indice 1987 = 100, ligne rouge continue). Remarque: ETC = équivalent temps complet.
Un ajustement ne tenant compte que de la diminution du nombre d’heures travaillées par les médecins (troisième courbe à partir du haut à la figure 3) a mis au jour un écart plus grand que le simple calcul « nombre de médecins par 100 000 » comparativement à l’ajustement en fonction de l’âge et du sexe des patients. Sa trajectoire diffère également: l’écart est apparu avant et sa progression a ralenti après 2005 environ. En reconnaissant que le nombre d’heures travaillées par les médecins rapporté en 1987 était trop élevé pour être viable, la réduction du nombre d’heures en date de 2005 était grosso modo équivalente à une réduction de 10 % du nombre de médecins en exercice par rapport à 1987 et à une réduction de 15 points de pourcentage comparativement à la courbe du nombre de médecins par 100 000 personnes au Canada. En date de 2019 (en excluant 2020 en raison de la pandémie de COVID-19), la réduction du nombre d’heures travaillées signifie que les effectifs médicaux actifs étaient en fait de 25 points de pourcentage inférieurs au nombre normalement reconnu de médecins/100 000 personnes au Canada.
La courbe du bas, à la figure 3, joint les 2 ajustements et montre, au moment du creux en 2005, une baisse de 17 % du nombre de médecins ETC par personne au Canada ajusté en fonction de l’âge et du sexe comparativement à 1987. Un rebond a suivi, en raison du nombre croissant de médecins en exercice et, en date de 2019, le nombre de médecins ETC par population ajusté en fonction de l’âge et du sexe était de 4 % inférieur à celui de 1987 et de 39 points de pourcentage inférieur aux valeurs de la courbe non ajustée. La figure 3 illustre les différences empiriques substantielles entre les estimations après quelques ajustements relativement simples.
Observe-t-on une variation des effectifs médicaux selon les régions au Canada?
Des graphiques comparables à ceux de la figure 3 sont présentés à l’annexe 2 (accessible en anglais ici: www.cmaj.ca/lookup/doi/10.1503/cmaj.221239/tab-related-content) et répartis selon les régions canadiennes, les provinces les moins peuplées ayant été regroupées. Même si la répartition des 4 courbes est similaire dans son ensemble, la diminution du nombre de médecins ETC par population ajustée en fonction de l’âge et du sexe avant 2005 a été observée surtout en Colombie-Britannique, au Manitoba, en Saskatchewan et en Ontario.
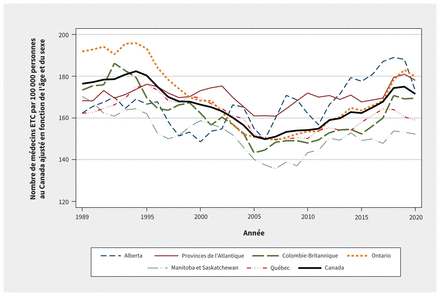
La figure 4 présente le nombre de médecins ETC par 100 000 personnes au Canada ajusté en fonction de l’âge et du sexe au Canada et dans 6 régions à l’aide de moyennes mobiles sur 3 ans. Une hétérogénéité substantielle s’observe, peu importent les périodes et les régions. À des fins de comparaison, la ligne grasse représente la moyenne canadienne. Même si la figure 4 affiche le nombre d’heures plutôt que les indices par rapport à 1987, la forme en U observée au bas de la courbe de la figure 3 est présente pour la plupart des régions. L’Alberta et les provinces de l’Atlantique ne suivent pas la tendance nationale.
Distribution régionale des médecins ETC par 100 000 personnes au Canada ajustée en fonction de l’âge et du sexe (moyennes mobiles sur 3 ans). Remarque: ETC = équivalent temps complet.
La variation observée dans les régions, à l’exception de l’Ontario (dont les valeurs sont aberrantes pour les premières années) a été beaucoup plus marquée en 2020 qu’en 1989. De plus, l’Ontario a connu l’une des plus grandes transformations en termes d’effectifs médicaux et le Manitoba et la Saskatchewan ont toujours eu des effectifs médicaux relativement faibles.
Quelles sont les répercussions de cette analyse sur la planification des effectifs médicaux au Canada?
Même si le nombre absolu de médecins a augmenté plus rapidement que la population générale au Canada entre 1987 et 2020, déjà, vers le milieu des années 1990, les pénuries de médecins et les temps d’attente excessifs pour l’accès aux soins de santé avaient commencé à susciter des plaintes. De simples ajustements pour tenir compte du vieillissement de la population et du nombre d’heures travaillées par les médecins permettent de comprendre cette discordance. Comme le montre notre analyse, les besoins croissants d’une population vieillissante ont été empiriquement importants depuis 2005 environ, tandis que le nombre d’heures travaillées par les médecins diminuait, pour une bonne part indépendamment de l’évolution démographique des effectifs médicaux en fonction de l’âge et du sexe. Donc, se fier à de simples tendances des ratios médecins par personne pour planifier les effectifs est une fausse bonne idée.
Notre analyse n’évalue pas les tendances pour la majeure partie de la pandémie de COVID-19, étant donné la disponibilité actuelle des données provenant de l’Institut canadien d’information sur la santé. Toutefois, nous avons observé une baisse notable des heures travaillées par les médecins en 2020, ce que nous jugeons attribuable à des circonstances liées à la pandémie. Toute analyse des tendances quant au travail des médecins durant la pandémie de COVID-19 exigerait probablement des données plus rapprochées que les données annuelles regroupées utilisées ici.
Compte tenu des données disponibles, nous pouvons seulement faire des suppositions quant aux raisons de la diminution des heures de travail au-delà des observations présentées à la figure 2. Nous considérons qu’environ le quart de la diminution du nombre d’heures travaillées pourrait être associé à la présence d’une proportion croissante de médecins plus âgés et de femmes médecins dans les effectifs, puisque ces groupes ont en moyenne travaillé moins d’heures comparativement à l’ancienne norme. Il est aussi possible que les médecins aient réduit leur nombre moyen d’heures de travail en raison de l’épuisement professionnel6,7,23–25. L’épuisement peut être dû en partie à l’accroissement des responsabilités, à la fois professionnelles et non professionnelles, particulièrement de ces dernières19,21. Selon une enquête transversale de 2022 menée auprès de médecins ontariens, une meilleure conciliation entre vie professionnelle et non professionnelle a été citée comme l’une des 3 principales solutions potentielles à l’épuisement professionnel26. Une autre explication plausible serait que l’augmentation de la rémunération au-delà d’un certain seuil de revenu ait entraîné une réduction dans la prestation de services27,28.
Même si notre analyse est instructive, elle comporte des limites, tout comme les 2 simples ajustements que nous avons appliqués. Par exemple, nous avons maintenu la prestation des services par catégorie d’âge et de sexe constante à son niveau de 1996. Cela était approprié pour la question étudiée, mais la prestation de services par personne standardisée a probablement augmenté avec le temps. De plus, même si les données de l’Enquête sur la population active (Statistique Canada) avaient l’avantage d’être définies avec constance, elles n’ont mesuré que le nombre total d’heures travaillées et ne faisaient pas la distinction entre les soins aux patients et les autres tâches (p. ex., administration, recherche, formation médicale continue) 17,29. Si les heures consacrées aux soins aux patients ont diminué en proportion du nombre total d’heures, alors l’ajustement pour ETC utilisé dans notre analyse était insuffisant pour les dernières années. Les changements liés à la technologie et aux styles de pratique bénéficieraient aussi également de leurs propres ajustements. En outre, nous avons choisi de ne pas faire de distinction entre généralistes, médecins de famille et autres spécialistes. Cette extension aurait pu être faite avec ces données, mais aurait prolongé la durée de l’analyse, sans rien ajouter au message de base.
Conclusion
De simples ajustements pour tenir compte du vieillissement et du nombre d’heures travaillées par les médecins ne permettent pas d’expliquer entièrement l’écart entre la croissance du ratio de médecins par personne et les pénuries de médecins. Toutefois, ils permettent de beaucoup mieux comprendre les tendances à long terme de la disponibilité des effectifs médicaux. Notre analyse aide aussi à faire le pont entre les répercussions des pénuries de médecins sur le public et les positions qui ne voient que les tendances non ajustées selon lesquelles le nombre de médecins par personne augmente au Canada. La planification des effectifs médicaux devrait tenir compte de tels ajustements en cours de route, surtout compte tenu de la durée de la formation des nouveaux médecins30. Il serait utile de procéder à divers autres ajustements lors des estimations futures pour maintenir des effectifs médicaux appropriés au Canada.
Footnotes
Intérêts concurrents: Arthur Sweetman est titulaire de la Chaire de recherche de l’Ontario en Ressources humaines en santé. Aucun autre intérêt concurrent n’a été déclaré.
Cet article a été révisé par des pairs.
Collaborateurs: Tous les auteurs ont contribué à l’élaboration et à la conception des travaux, ainsi qu’à l’analyse et à l’interprétation des données. Rabiul Islam a dirigé l’analyse empirique et Arthur Sweetman a dirigé la rédaction du manuscrit. Tous les auteurs ont révisé de façon critique le contenu intellectuel important du manuscrit; ils ont donné leur approbation finale pour la version destinée à être publiée et assument l’entière responsabilité de tous les aspects du travail.
This is an Open Access article distributed in accordance with the terms of the Creative Commons Attribution (CC BY-NC-ND 4.0) licence, which permits use, distribution and reproduction in any medium, provided that the original publication is properly cited, the use is noncommercial (i.e., research or educational use), and no modifications or adaptations are made. See: https://creativecommons.org/licenses/by-nc-nd/4.0/