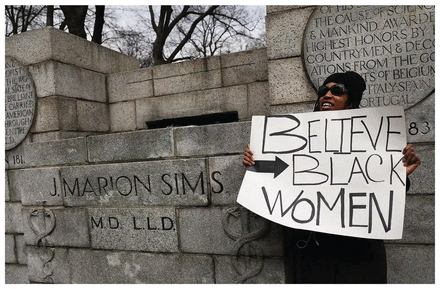La médecine occidentale commence à lever le voile sur ses errances du passé, comme en témoignent entre autres, le déboulonnage de certaines statues et son éveil croissant à la façon dont ses praticiens ont pu traiter les populations colonisées ou réduites en esclavage. En 2018, une statue du « père de la gynécologie moderne », J. Marion Sims, a été retirée de Central Park, à New York, après que des protestataires en jaquettes d’hôpital « ensanglantées » se soient élevés contre la glorification d’un médecin connu pour avoir conduit des expériences sur des esclaves noires (figure 1)1. En 2020, la circulation d’une vidéo enregistrée par Joyce Echaquan, une femme autochtone décédée dans un hôpital du Québec alors que des infirmières lui faisaient des insinuations à connotation raciste, a déclenché des manifestations dans les rues. Des étudiants de médecine de l’Université de Pittsburgh procèdent actuellement à une refonte de leur serment d’Hippocrate pour inclure un engagement envers la justice sociale. Des revues scientifiques, des associations médicales et les autorités de la santé publique de plusieurs villes d’Amérique du Nord ont pris position en dénonçant la crise de santé publique causée par le racisme systémique.
Une femme se tient debout à côté du socle où se trouvait une statue de J. Marion Sims, retirée de Central Park, à New York, en 2018. Photo utilisée avec l’autorisation de Getty Images.
Image sous copyright de Getty Images./Spencer Platt. L’utilisation du ficher seul est interdite.
Il ne s’agit pas d’événements isolés, mais bien d’éléments d’une seule et même histoire: le passé, le présent et l’avenir de la notion de race et du colonialisme en médecine. Des parcours complexes, comme celui de Sims, ont été trafiqués de manière à forger des récits héroïques, en « conservant le positif et en faisant écran au négatif »; mais ce n’est pas en maquillant le passé douteux de la médecine qu’on abolit le racisme. Au contraire, le racisme persiste en sourdine dans les structures médicales et est à l’origine d’erreurs de diagnostics, de soins qui laissent à désirer, de dysfonctions systémiques et d’abus qui suscitent l’indignation dans la population.
Que peut-on faire? Ces récits illustrent le pourquoi et le comment de l’engrenage raciste qui imprègne les politiques sanitaires, la recherche médicale, l’établissement des diagnostics, la formation médicale, les lieux cliniques, l’expérience des patients, l’exercice de la profession et les institutions. L’histoire de Sims est importante précisément parce que ce personnage était un symbole de réussite, qu’il était célébré par ses collègues et adulé par l’establishment médical. Or, dans la réalité historique dépouillée de ses artifices, ce cas nous montre comment de « bons » médecins peuvent poser des gestes déplorables, et révèle au grand jour à quel point les médecins, la culture médicale, les institutions, les établissements d’enseignement, la société et le pouvoir sont complices de la perpétuation du racisme. La médecine peut s’inspirer de son passé pour tendre vers une meilleure adéquation structurelle et vers plus d’interdisciplinarité dans la formation médicale pour rendre compte d’une compréhension nouvelle des inégalités systémiques et des déterminants sociaux qui influencent les soins cliniques2.
Comment le colonialisme influence le savoir médical
Les empires coloniaux européens étaient des organisations capitalistes mondialisées vouées à l’exploitation des ressources. Ils ont été créés et se sont maintenus par la violence et continuent de nourrir le racisme parce qu’ils en ont besoin pour exister. La « théorie des races » est venue légitimer les conquêtes coloniales et a facilité l’instauration de l’impérialisme blanc3. Souvenons-nous du poème de Rudyard Kipling, de 1899, « Le fardeau de l’homme blanc », qui exhorte les « races blanches » à gouverner le monde non occidental, « … vos peuples boudeurs, tout juste conquis, midiables, mi-enfants… ». L’impérialisme a influencé la médecine. En effet, si Sims a pu « emprunter » 3 esclaves noires pour faire ses expérimentations, c’est que l’impérialisme faisait de ces êtres humains des objets. La gynécologie servait bien les propriétaires d’esclaves qui souhaitaient rendre ces derniers plus féconds et faire ainsi fructifier leur capital et leurs richesses4.
La science a rendu service au colonialisme principalement en codifiant la race, en la « découvrant » dans une soidisant réalité physique et sociale définie par la biométrie, la pathologie, la physiologie, l’architecture, la philologie, l’histoire, l’ethnographie et la sociologie5. Enchâssé dans des amas de données pêle-mêle et perpétué par les institutions, le racisme a persisté en médecine longtemps après la fin des empires coloniaux et de l’esclavage.
Prenons l’exemple de la « syphilis exotique », une théorie née en Algérie coloniale française sous la plume du Dr Émile-Louis Bertherand (d. 1890). Selon Bertherand, les Algériens musulmans étaient constitutionnellement différents des Français. L’islam, la polygamie et la perversion sexuelle étaient selon lui à l’origine d’une « dénutrition du cerveau » responsable de la physiognomonie « arabo-musulmane » particulière, hypersexuelle, peu intelligente, affaiblie par une syphilis héréditaire6. Bertherand n’avait aucune preuve de ce qu’il avançait, mais les médecins français y ont cru sans poser de question à l’époque de la conquête du Maroc. À partir de 1912, l’établissement médical du protectorat français a affirmé et répété que de 80 %–100 % des Marocains étaient syphilitiques6.
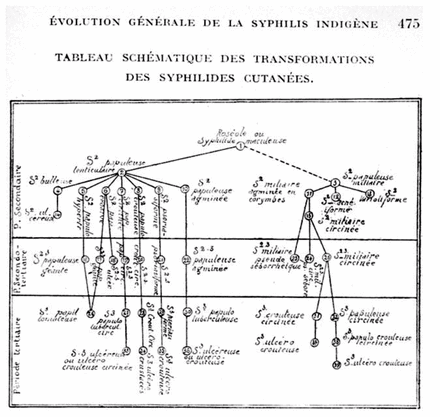
Comment des médecins ont-ils pu décréter une épidémie qui n’existait pas? Les médecins du protectorat français ont recueilli leurs données sur des prémisses racistes, extrapolées à partir de petits échantillons de travailleurs du sexe porteurs de diagnostics de syphilis posés sur la base de symptômes physiques et utilisant des outils sérologiques non spécifiques, comme le test de Wassermann. Mais c’est le Dr Georges Lacapère, syphilologue, qui le premier a parlé de « syphilis arabe » après avoir suivi 8000 patients dans sa clinique de Fès, où il a amalgamé lésions cutanées, anomalies congénitales et tumeurs sans lien dans un atlas de pathologies; cet ouvrage, La syphilis arabe: Algérie, Maroc, Tunisie, a été primé en 1923 (figure 2)6.
Schéma de l’évolution de la « syphilis arabe » selon Lacapère. Georges Lacapère, La syphilis arabe: Maroc, Algérie, Tunisie (Paris: Octave Doin; 1923).
Image courtesy of Domaine public
La notion de « syphilis exotique » s’est répandue pour devenir une théorie globale partagée par des experts internationaux à l’occasion de congrès de sociétés savantes. Selon cette notion, les « races de couleur » développaient une syphilis cutanée en raison d’un cerveau sous-développé et d’un système nerveux primitif; pour leur part, les symptômes neurologiques n’affligeaient que les « peuples civilisés et culturellement évolués »6. La célèbre étude de Tuskeegee sur la syphilis (1932–1972) a tenté de vérifier cette hypothèse auprès d’un échantillon de sujets afro-américains pour vérifier s’ils allaient développer une « syphilis exotique ». De 1932–1972, le service de la santé publique américain en Alabama a recruté des Afro-Américains pauvres provenant de régions rurales et les ont secrètement privés de traitement pendant des décennies pour observer les ravages de la syphilis non traitée7.
L’histoire de la « syphilis exotique » illustre comment la médecine peut propager des idées racistes dans l’étude des pathologies, la recherche, les congrès et revues scientifiques, les institutions, l’attribution de subventions et la profession médicale ellemême. L’étude de Tuskeegee a finalement pris fin en 1972 après le tollé soulevé par les révélations d’un nouvel assistant de recherche, immigrant juif de Pologne, à un reporter de l’Associated Press. Cela illustre que les individus ne sont pas impuissants face à des forces structurelles: des initiatives individuelles peuvent très efficacement faire dérailler les engrenages du racisme.
Même après la chute officielle d’un empire, le racisme peut persister longtemps et expliquer les inégalités systémiques observées aux plans du logement, du statut socio-économique, de la culture, de la justice et de la médecine. Ces facteurs sociaux entraînent la marginalisation des personnes racisées et les rendent vulnérables aux expérimentations et à l’exploitation par la médecine8.
Quelle est l’empreinte du colonialisme sur la santé publique et les soins de santé
Comme le faisait remarquer le grand chef Jerry Daniels de l’Assemblée des chefs du Sud, « même si elle est choquante pour beaucoup de Canadiens et pour le reste du monde, la vidéo [de Joyce Echaquan] n’a fait que confirmer ce que dénoncent les personnes et les communautés des Premières Nations partout au pays depuis des années »9. Pour les communautés autochtones et noires, l’expérience de Joyce Echaquan, de John River et d’autres ne sont pas des exceptions10,11. Le principe de santé publique est issu des États-nations où les systèmes de santé desservent les populations nationales. De leur côté, les empires coloniaux sont des états qui n’ont de comptes à rendre à personne, et c’est d’eux que relèvent les soins de santé pour des populations humaines dont ils reconnaissent peu les droits. Nous pouvons encore percevoir cet héritage colonial dans les soins de santé actuels parce que l’empire colonial est cohérent dans sa façon d’imprimer ses valeurs à la structure même des systèmes de santé.
Dans un système de santé colonial, la race détermine l’allocation des ressources, il y a donc une médecine à 2 vitesses — l’une pour le colonisateur privilégié et l’autre pour la population colonisée défavorisée. L’objectif principal de la médecine coloniale est d’assurer la viabilité et la pérennité du colonisateur12. Le colonisé recevra des soins de santé dans la mesure où l’état colonial souhaite obtenir sa loyauté, s’assurer une source de main-d’œuvre fiable ou prévenir toute révolte anticolonialiste. La médecine fondée sur la race a produit des hôpitaux séparés: des établissements modernes et adéquatement financés pour les colonisateurs, et des hôpitaux sous-financés, de seconde zone, pour les colonisés13.
La médecine autochtone traditionnelle a été balayée du revers de la main et la médecine occidentale a souvent été utilisée pour imposer les valeurs de l’empire, une stratégie idéologique qui consiste à « civiliser » ou à « assimiler » les peuples conquis. Les soins de santé aux Autochtones ont souvent été délégués aux églises chrétiennes de manière à transférer les dépenses du public vers le privé, surtout sous l’Empire britannique. Les médecins qui osaient dénoncer les dérives du système se trouvaient alors souvent réassignés ou congédiés14.
Vers une médecine décolonisée
Le passé de la médecine fournit une cartographie du pourquoi et du comment de l’engrenage du racisme qui persiste dans les systèmes de santé actuels. L’histoire de certains médecins illustre en quoi la diversité peut entraîner un changement structurel en médecine. Le Dr Anderson Abbott, premier médecin noir au Canada, est retourné aux États-Unis pour combattre l’esclavage dans l’armée de l’Union et a agi à titre de chirurgien-chef de l’Hôpital Freedmen à Washington, D.C. C’est à la Dre Emily Stowe, première femme médecin au Canada, que l’on doit le mouvement en faveur du vote des femmes au Canada et une faculté de médecine qui admettait les femmes. Abbott et Stowe se sont engagés dans des luttes plus grandes pour les droits civiques parce qu’ils comprenaient les défis auxquels ils étaient confrontés à l’intérieur de systèmes foncièrement injustes pour l’ensemble des femmes et des personnes noires. Ce sont les alliances entre les médecins et les communautés qui ont permis un certain progrès médical et social. Les communautés noires ont fondé des facultés de médecine et des hôpitaux pour les Noirs, comme le Taborian Hospital, dans l’état du Mississippi. Les femmes se sont organisées et ont obtenu du financement pour des facultés de médecine admettant des femmes, ainsi que pour des cliniques de maternité, ce qui a permis aux femmes médecins d’accéder aux cycles supérieurs de la formation médicale en milieu hospitalier.
En soi, la diversité s’oppose à la pensée rigide. La Dre Rebecca Crumpler, première femme médecin noire américaine, a innové avec la « conversation du cœur », la communication empathique avec les patients noirs dont les taux élevés de tuberculose n’étaient pas diagnostiqués par les médecins blancs de la santé publique15. Des femmes médecins ont lutté contre les théories médicales misogynes, comme celle de l’infériorité intellectuelle des femmes (Madeleine Pelletier, 1874–1939) et de l’« hystérie » en tant que maladie (Mary Putnam Jacobi, 1842–1906). L’action collective est importante; les résidents en médecine ne travaillent plus des quarts de 40 heures parce que les femmes médecins ont milité pour une meilleure conciliation travail–famille. Divers groupes de médecins s’activent aujourd’hui à recadrer les enjeux médicaux qui touchent les communautés marginalisées, identifient les obstacles cachés16 et militent pour des changements et de nouvelles façons d’exercer la médecine.
Une histoire de la médecine non censurée, avec ses défauts et tout le reste, nous aide à nous orienter dans le présent, à voir que le racisme est un problème systémique aujourd’hui en médecine, et à élaborer des interventions pour un futur sans racisme. En 2019, l’Association médicale canadienne a publié une politique sur l’égalité et la diversité17, mais n’a émis aucune politique pour lutter contre le racisme. Comme l’écrivait George Dei en 1996, le racisme ne disparaîtra pas de lui-même; nous devons nous y attaquer activement, au moyen « d’une stratégie proactive de changement systémique et institutionnel »18. L’histoire explique le pourquoi et le comment; il est temps que les institutions, les médecins et les communautés décolonisent la médecine au Canada.
Footnotes
Intérêts concurrents: Ellen Amster signale avoir reçu une subvention du Conseil de recherche en sciences humaines du Canada et des honoraires de conférencière du Centre d’analyse de l’histoire de l’Université Rutgers, indépendamment des travaux soumis.
Cet article a été révisé par des pairs.
This is an Open Access article distributed in accordance with the terms of the Creative Commons Attribution (CC BY-NC-ND 4.0) licence, which permits use, distribution and reproduction in any medium, provided that the original publication is properly cited, the use is noncommercial (i.e., research or educational use), and no modifications or adaptations are made. See: https://creativecommons.org/licenses/by-nc-nd/4.0/