Abstract
Contexte: La diversité dans la haute hiérarchie des organisations de santé peut améliorer l’expérience des soins de santé et les résultats pour les patients. Nous avons voulu explorer les questions de race et de genre chez les cadres des établissements hospitaliers et des ministères de la Santé au Canada et comparer leur diversité à celle des populations desservies.
Méthodes: Cette étude transversale a regroupé les cadres des grands hôpitaux canadiens et de tous les ministères de la Santé des provinces et des territoires. Nous avons inclus les membres des équipes de direction nommés dans les sites Web des établissements lorsqu’un nom et une photo étaient disponibles. Six évaluateurs ont encodé et analysé en double la race et le genre perçus des responsables. Nous avons comparé la proportion de responsables de soins de santé racialisés et les caractéristiques démographiques de race de la population générale du Recensement canadien de 2016.
Résultats: Nous avons inclus 3056 cadres de 135 établissements. La concordance des évaluateurs sur le plan du genre était présente pour 3022 de ces cadres et sur le plan de la race, pour 2946. Des évaluateurs ont perçu que 37 cadres des ministères de la Santé sur 78 (47,4 %) étaient des femmes et moins de 5 sur 80 (< 7 %) étaient racialisés. En Alberta, en Saskatchewan, à l’Île-du-Prince-Édouard et en Nouvelle-Écosse, les provinces où la gestion hospitalière est centralisée, les évaluateurs ont encodé 36 cadres sur 72 (50,0 %) comme femmes et 5 sur 70 (7,1 %) comme racialisés. En Colombie-Britannique, au Nouveau-Brunswick et à Terre-Neuve-et–Labrador, les provinces où la gestion hospitalière se fait par région, les examinateurs ont perçu que 120 cadres sur 214 (56,1 %) étaient des femmes et 24 sur 209 (11,5 %) étaient racialisés. Au Manitoba, en Ontario et au Québec, où chaque hôpital a sa propre équipe de gestion, les examinateurs ont perçu que 1326 cadres sur 2658 (49,9 %) étaient des femmes et 243 sur 2633 (9,2 %) étaient racialisés. Nous avons calculé l’écart de représentativité entre les cadres racialisés et la population racialisée comme suit: 14,5 % en Colombie-Britannique, 27,5 % au Manitoba, 20,7 % en Ontario, 12,4 % au Québec, 7,6 % au Nouveau-Brunswick, 7,3 % à l’Île-du-Prince-Édouard et 11,6 % à Terre-Neuve-et-Labrador.
Interprétation: Dans une étude regroupant plus de 3000 cadres du secteur de la santé au Canada, la parité des genres était présente, mais les cadres racialisés étaient nettement sous-représentés. Ce travail devrait inciter les établissements de santé à accroître la diversité raciale au sein de leurs équipes de direction.
Les disparités relatives à la race et au genre dans la haute hiérarchie des organisations de santé1–4 pourraient nuire à la santé des patients marginalisés5,6. La diversité dans la haute hiérarchie est une étape essentielle pour promouvoir l’équité dans les établissements de santé chargés de répondre aux besoins de toute la population qu’ils desservent7. De nombreux obstacles empêchent les personnes racialisées, les femmes et les individus de genre non binaire d’accéder à des postes de responsabilité, soit accès moindre au réseautage8–10, discrimination de la part de patients et de collègues2,11–13 et culture institutionnelle qui perçoit les responsables de race blanche et de sexe masculin comme plus efficaces14,15. Les effets intersectionnels de la discrimination peuvent encore consolider ces obstacles pour les femmes racialisées et les personnes non binaires16,17. La diversité et l’inclusion dans nos établissements vont de pair avec le respect des droits universels fondamentaux de la personne18.
On estime que la haute hiérarchie des organisations de santé en Europe et aux États-Unis manque de diversité sur le plan de la race et du genre19–22. On ignore dans quelle mesure ces inégalités sont présentes dans les établissements de santé au Canada. Selon des données antérieures, les hommes détenaient un nombre disproportionné de postes de responsabilité dans les établissements de santé au Canada23,24, mais une récente étude a fait état d’une parité des genres dans la haute hiérarchie des ministères de la Santé des provinces et des territoires25. Parmi les membres facultaires26,27 et les administrateurs des universités28, les personnes racialisées semblent sous-représentées, ce qui laisse supposer une tendance similaire dans les établissements de santé.
Il y a plusieurs façons d’étudier la race et le genre29. La race perçue correspond à « la race qu’autrui vous attribue »; cette perception « influence la façon dont les gens sont traités et forme la base de la discrimination raciale, y compris involontaire, qui entraîne des iniquités socioéconomiques »29. De même, le genre perçu fait référence aux suppositions d’autrui quant au genre d’une personne, ce qui peut entraîner un traitement différent et injuste30. Évaluer la perception de la race et du genre donne un aperçu déterminant de la façon dont les inégalités sociales sont engendrées et entretenues29. Dans cette étude, nous avons voulu identifier la race et le genre perçus de la haute hiérarchie hospitalière au Canada et des responsables non élus au sein des ministères de la Santé des provinces et des territoires. Nous avons aussi voulu analyser de quelle façon la composition raciale perçue des administrations dans le secteur de la santé se compare à celle des populations que ces administrations desservent.
Méthodes
Modèle d’étude
Nous avons procédé à une étude transversale pour comparer la diversité dans la haute hiérarchie des organisations de santé à celle de la population générale au Canada. Nous avons recueilli les données auprès des hôpitaux et des ministères de la Santé entre le 7 avril et le 10 juillet 2021. Le rapport de cette étude est conforme aux lignes directrices STROBE (Strengthening the Reporting of Observational Studies in Epidemiology) pour les études observationnelles31.
Sources des données
Nous avons utilisé la plus récente liste (2018–2019) des lits d’hôpitaux dotés en personnel et opérationnels de l’Institut canadien d’information sur la santé (ICIS) pour identifier les 200 plus gros hôpitaux au Canada32. Nous avons recueilli les informations sur les cadres de chaque hôpital de la liste en consultant les sites Web accessibles au public. Fait à noter, aucun hôpital de la liste n’était situé dans les 3 territoires canadiens. Les structures administratives du secteur de la santé différaient d’une province à l’autre et par conséquent, certains hôpitaux de la liste de l’ICIS ne disposaient pas de leurs propres équipes administratives. Les directions de la santé de l’Alberta, de la Saskatchewan, de la Nouvelle-Écosse et de l’Île-du-Prince-Édouard relèvent d’une seule équipe administrative à l’échelle provinciale qui supervise tous les hôpitaux. La Colombie-Britannique, le Nouveau-Brunswick et Terre-Neuve-et-Labrador sont divisés en plusieurs régions sanitaires et chacune est dotée d’une équipe administrative. Au Manitoba, en Ontario et au Québec, les équipes administratives relèvent de chaque site hospitalier ou, plus rarement, de chaque réseau hospitalier, pour une région donnée. Pour les ministères de la Santé des provinces ou des territoires, nous avons recueilli les données sur les équipes administratives à partir des organigrammes ou des listes des cadres affichés sur leurs sites Web respectifs.
Critères d’inclusion et d’exclusion
Pour les équipes de direction des hôpitaux, nous avons inclus les personnes citées parmi les cadres supérieurs sur chaque site Web. Pour maximiser la reproductibilité, nous avons inclus tous les individus cités en tant que cadres ou portant un titre synonyme. Étant donné leur influence sur la sélection des cadres et leur participation aux prises de décisions administratives, nous avons aussi inclus les membres des conseils d’administration inscrits sur les sites Web de chaque hôpital. Nous avons exclu les membres des fondations des hôpitaux et les adjoints administratifs, à moins qu’ils ne fassent explicitement partie des équipes de direction. Pour les ministères de la Santé des provinces et des territoires, nous avons inclus tous les postes de niveau sous-ministre adjoint ou supérieur cités sur les sites Web des ministères. Nous avons exclu les personnes élues à leur poste et celles pour lesquelles on ne disposait pas de photos couleur en ligne.
Gestion et extraction des données
Six évaluateurs ont procédé à la sélection et à l’extraction des données à l’aide d’un formulaire standardisé qui permettait une extraction uniforme. Tous les renseignements ont été extraits en double. On a assigné une liste d’établissements de santé aux évaluateurs au moyen d’un générateur de nombres aléatoires. Les variables recueillies étaient le type d’organisation, le code postal des hôpitaux, le rôle des cadres, le nom complet inscrit, la race perçue, le genre perçu et des hyperliens vers le site Web des établissements et des photos en ligne. Les catégories à partir desquelles les examinateurs pouvaient choisir pour la race perçue incluaient « autochtone », « sud-asiatique », « sud-est/est asiatique », « moyen-orientale », « latine », « noire » et « blanche » selon la récente norme proposée pour la collecte de données fondée sur la race dans la recherche33. Les catégories de genres perçus étaient « homme » et « femme ». Le processus de résolution de différends pour la collecte de données appariées est résumé à l’annexe 1, méthode supplémentaire 1, accessible en anglais ici: www.cmaj.ca/lookup/doi/10.1503/cmaj.211340/tab-related-content.
Race et genre perçus
Les examinateurs ont utilisé les noms et les photos présentés dans les sites Web des organisations pour déterminer la race et le genre perçus. Dans les cas où les photos n’étaient pas disponibles dans les sites des organisations, ils ont eu recours aux sites Web professionnels (p. ex., LinkedIn, profils des universités) ou aux articles dans les médias pour obtenir des photos correspondant aux noms cités sur les sites Web des organisations.
Nous avons demandé aux examinateurs d’encoder la race et le genre perçus des personnes en fonction seulement de la photo et du nom pour mieux estimer la façon dont un individu serait perçu lors d’un premier contact. Les premières impressions ou hypothèses rapides et souvent inconscientes, sur la base de l’aspect physique, affectent énormément la façon de juger une personne34. C’est pourquoi la perception de l’aspect physique d’une personne et de son nom est une façon valable pour étudier les impacts sociaux de la racialisation et de la différenciation des genres29,35–37. Nous avons utilisé les variables de race et de genre perçus pour comprendre comment les personnes qui se portent candidates à des postes de cadres de la santé seraient considérées initialement par un comité de sélection. Cette étude a été conçue par une équipe de recherche diversifiée qui incluait des personnes d’origine sud-asiatique, autochtone, moyen-orientale, latine et sud-est asiatique. La race et le genre des évaluateurs sont présentés à l’annexe 1, tableau supplémentaire 1. Les définitions de race et de genre et des renseignements additionnels sur notre méthodologie relative à la race et au genre perçus sont présentés à l’annexe 1, méthode supplémentaire 2.
Nous reconnaissons que la race et le genre perçus ne concordent pas toujours avec la race et le genre autoattribués29,37, particulièrement chez les personnes autochtones qui peuvent à tort être perçues comme blanches38. Les données sur la race et le genre autoattribués n’étaient pas disponibles parce qu’à notre connaissance, ces données ne sont pas recueillies de manière systématique.
Analyse statistique
Pour déterminer la fiabilité interévaluateur, nous avons calculé le coefficient κ de Cohen et le pourcentage de concordance de la race et du genre perçus entre les évaluateurs. Nous avons calculé le nombre et la proportion de cadres par catégorie de race et de genre perçus pour l’ensemble des données, les données des ministères et par province ou territoire. Nous avons aussi inclus une catégorie « racialisée » regroupant toutes les personnes perçues comme non blanches. Nous avons exclu les personnes pour lesquelles les examinateurs n’arrivaient pas à un consensus quant à la race ou au genre pour cette catégorie spécifique seulement (c.-a-d., si la race perçue était « incertaine » pour un examinateur, mais que le genre faisait consensus entre les 2 examinateurs, la personne ne pouvait être intégrée à l’analyse selon la race, mais était incluse dans l’analyse selon le genre). Si les examinateurs s’entendaient sur le caractère non blanc d’un individu, mais ne s’entendaient pas sur la catégorie raciale spécifique, l’individu était inclus dans la catégorie « racialisé », mais dans aucun groupe racial spécifique. Le cas échéant, pour réduire l’identifiabilité, nous avons utilisé une unité d’échantillonnage « inférieure à 5 » pour représenter les petites cellules, conformément aux pratiques de déclaration des petites cellules utilisées par des groupes tels que l’Institut de recherche en services de santé (ICES)39. Nous présentons les cellules dont la taille est égale à 0, puisque cela ne pose aucun problème d’identifiabilité.
Pour comparer la diversité raciale dans les postes de direction à celle de la population générale, nous avons procédé à des tests binomiaux exacts et comparé les données sur les cadres aux caractéristiques démographiques de la population quant à la race à partir du Recensement canadien de 2016 aux échelles locales, provinciales et nationales. Les méthodes de comparaison des directions hospitalières aux populations desservies sont décrites à l’annexe 1, méthode supplémentaire 3. Nous avons fusionné certaines catégories du recensement pour qu’elles soient comparables aux catégories de races perçues, comme le résume l’annexe 1, tableau supplémentaire 2.
Approbation éthique
L’approbation éthique a été levée par le Comité d’éthique de la recherche du réseau hospitalier Unity Health de Toronto puisque l’information recueillie est publiquement accessible.
Résultats
Nous avons d’abord inclus 3333 cadres des hôpitaux ou des ministères de la Santé à partir de 135 organisations de santé au Canada (annexe 1, figure supplémentaire 1). Des photographies ont été trouvées pour 3056 (91,6 %) de ces cadres, ce qui a constitué l’échantillon utilisé pour cette analyse. Dans l’ensemble, la fiabilité interévaluateurs a été élevée, avec un taux de concordance de 96,4 % pour la race perçue (κ de Cohen = 0,81) et de 98,9 % pour le genre perçu (κ de Cohen = 0,98) (annexe 1, tableau supplémentaire 3). La fiabilité interévaluateurs a varié entre les catégories raciales perçues des responsables des soins de santé (éventail des coefficients κ 0,30–0,88).
Une concordance quant au genre perçu a été obtenue pour 3022 individus (98,9 %). Les examinateurs ont perçu le genre « féminin » pour 37 des 78 cadres (47,4 %) des ministères, 36 des 72 cadres (50,0 %) dans les provinces où les systèmes hospitaliers étaient centralisés (Alberta, Saskatchewan, Île-du-Prince-Édouard, Nouvelle-Écosse) et 120 cadres sur 214 (56,1 %) dans les provinces où les systèmes hospitaliers sont régionaux (C.-B., Nouveau-Brunswick, Terre-Neuve-et-Labrador) (tableau 1). Au Manitoba, en Ontario et au Québec, où les postes de responsabilité relèvent des hôpitaux individuels, 1326 cadres sur 2658 (49,9 %) ont été perçus comme femmes (tableau 1).
Genre et race perçus des cadres des établissements hospitaliers et des ministères de la Santé
La perception de la race a concordé pour 2946 individus (96,4 %). À l’échelle des ministères, moins de 5 cadres sur 80 (< 7 %) ont été perçus comme racialisés (tableau 1). Cinq cadres sur 70 (7,1 %) dans les provinces où les hôpitaux sont centralisés, 24 cadres sur 209 (11,5 %) dans les provinces où les hôpitaux sont régionaux et 243 cadres sur 2633 (9,2 %) dans les provinces où les hôpitaux sont gérés individuellement ont été perçus comme racialisés (tableau 1). La race perçue par catégorie est présentée à l’annexe 1, tableau supplémentaire 4.
À l’échelle du pays, aucun cadre en poste dans les ministères de la Santé n’a été perçu comme une femme racialisée et ce groupe composait moins de 5 % des cadres hospitaliers dans toutes les provinces, à l’exception de la Colombie-Britannique (tableau 1). Là où les estimations de la race et du genre n’étaient pas limitées par la taille de l’échantillon, nous n’avons observé aucun modèle constant de limitations quant à la proportion de femmes racialisées. Spécifiquement, dans les provinces où les systèmes hospitaliers sont régionaux, la proportion de cadres perçus comme racialisés était de 11,5 %, et 7,2 % des cadres étaient perçus comme racialisés et femmes; dans les provinces où les directions hospitalières étaient individuelles, ces proportions étaient de 9,2 % et de 3,8 %, respectivement.
Au Canada, 5 sous-ministres adjoints sur 12 (41,7 %) et 61 directeurs généraux (DG) ou cadres supérieurs des hôpitaux sur 118 (51,7 %) étaient identifiés comme femmes (tableau 2). Les individus perçus comme racialisés détenaient 7 postes de cadres supérieurs hospitaliers sur 118 (5,9 %) au pays et ceux codés à la fois comme racialisés et femmes détenaient moins de 5 de ces postes (tableau 2). Aucun sous-ministre adjoint n’a été perçu comme racialisé.
Race et genre perçus des sous-ministres adjoints et des directeurs généraux (DG) et cadres hospitaliers au Canada*
À l’échelle des provinces, l’écart entre les cadres hospitaliers perçus comme racialisés et la proportion de la population autoperçue comme racialisée était de 14,5 % pour la C.-B. (23,3 % c. 37,8 %), de 27,5 % pour le Manitoba (8,4 % c. 35,9 %), de 20,7 % pour l’Ontario (12,7 % c. 33,4 %), de 12,4 % pour le Québec (3,4 % c. 15,8 %), de 7,6 % pour le Nouveau-Brunswick (0 % c. 7,6 %), de 7,3 % pour l’Île-du-Prince-Édouard (0 % c. 7,3 %) et de 11,6 % pour Terre-Neuve-et-Labrador (0 % c. 11,6 %) (tableau 3). Le pourcentage de cadres racialisés n’était pas significativement affecté par la taille de l’équipe de direction (annexe 1, tableau supplémentaire 5).
Proportion des cadres perçus comme racialisés comparativement à la proportion de la population générale autoperçue comme racialisée
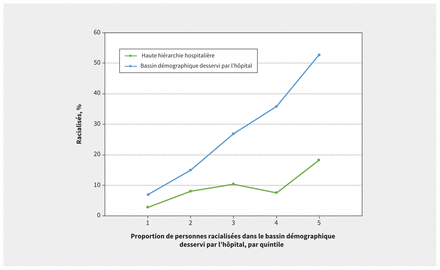
Au Manitoba, en Ontario et au Québec, nous avons analysé l’écart de diversité raciale entre les directions hospitalières et la population des municipalités desservies (figure 1). L’écart de représentativité passait de 4,2 % dans les villes ou municipalités où la proportion de résidents racialisés était la plus faible, à 34,5 % dans les secteurs où cette proportion était la plus élevée. La tendance a été similaire lorsque les régions desservies étaient resserrées par l’utilisation d’autres définitions (annexe 1, tableau supplémentaire 6).
Proportion des cadres hospitaliers perçus comme racialisés comparativement à la proportion autoperçue comme racialisée dans la population locale, par municipalité, au Manitoba, en Ontario et au Québec. Les municipalités sont définies en fonction des bassins démographiques des subdivisions du Recensement. Les quintiles séparent également les hôpitaux et les municipalités desservies en 5 catégories selon la proportion de population racialisée dans la région, du quintile le plus bas (quintile 1) au plus élevé (quintile 5).
Interprétation
Dans une étude nationale regroupant plus de 3000 cadres du secteur de la santé au Canada, nous avons constaté une parité des genres parmi les cadres des ministères et des hôpitaux, mais des disparités substantielles entre la diversité raciale des équipes de direction et celle des collectivités desservies. Une comparaison avec les caractéristiques démographiques de la population des provinces et du pays a montré que les individus racialisés étaient nettement sous-représentés parmi les cadres des organisations de santé au pays. Dans les provinces où chaque hôpital assure sa propre gestion, nous avons constaté que ces écarts étaient plus marqués dans les quartiers à plus grande diversité raciale. Très peu de cadres perçus comme racialisés avaient atteint les échelons les plus élevés de la hiérarchie, soit DG ou sous-ministre adjoint, dans les organisations de santé canadiennes.
L’écart de représentativité raciale dans les administrations subit probablement l’influence de plusieurs facteurs. Moins d’individus racialisés peuvent accéder à des postes de cadres en raison du nombre proportionnellement plus faible de personnes racialisées dans les bassins de candidatures, d’un accès moindre au mentorat, et de pratiques d’embauche discriminatoires. Selon la documentation et de multiples exemples connus, le racisme est profondément ancré dans nos établissements de santé40,41. L’état de santé des groupes racialisés au Canada, et surtout des personnes noires et autochtones, est moins bon que celui de la population générale42,43. Le manque de représentativité parmi les responsables des soins de santé pourrait exacerber les iniquités sur le plan de la santé pour les patients racialisés3,7.
La diversité raciale des cadres conférerait plusieurs avantages. Les personnes issues de groupes racialement marginalisés pourraient apporter un éclairage sur les iniquités raciales et susciter l’empathie parmi les responsables des soins de santé12,44. Un cadre issu de la diversité raciale serait plus susceptible de promouvoir des soins culturellement adaptés en s’attaquant aux politiques discriminatoires, en créant des espaces inclusifs pour les patients et en luttant contre le racisme chez le personnel7,45,46. La diversité parmi les responsables améliore les expériences des patients et pourrait influencer favorablement les résultats cliniques6,7. En outre, selon des données, lorsque les patients voient que leur race est représentée parmi les professionnels de la santé, ils sont plus susceptibles de connaître des expériences de soins positives47 et d’accepter les soins préventifs48. Pour éviter la diversité de façade49,50, les établissements doivent veiller à l’inclusivité et à la diversité et s’assurer que les cadres racialisés ne font pas simplement de la figuration, mais que leur voix a autant de poids lors des prises de décisions au sein des équipes de gestion51.
La parité homme–femme observée dans la haute hiérarchie des organisations de santé offre un contraste marqué avec la sousreprésentativité des personnes racialisées. La diversité des genres dans les équipes de direction peut améliorer les résultats chez les patients et être propice à plus de créativité dans la façon de relever les défis complexes de l’administration de la santé52. Nous avons constaté que les femmes et les hommes détiennent un nombre égal de postes de DG dans les hôpitaux au pays. C’est une excellente nouvelle, compte tenu de l’importance du corpus de preuves qui rappellent les difficultés auxquelles les femmes font face dans leur avancement professionnel53,54, mais cela n’élimine pas les effets persistants de la discrimination selon le genre dans les soins de santé; et il faut continuer de la dénoncer.
Limites de l’étude
Cette étude est limitée sur le plan de la mesure de la race et du genre perçus. Les caractéristiques autoattribuées et observées29,37 peuvent être divergentes et une classification erronée est particulièrement nuisible pour les communautés autochtones au Canada55–57. L’autoidentification est un concept central pour les Autochtones, plutôt que l’attribution de leur caractère autochtone par des personnes non autochtones, qui peuvent avoir des constructions mentales colonialistes relativement à ces peuples. Une classification systémique et interpersonnelle erronée des peuples autochtones perçus comme blancs persiste58,59 et ce phénomène nie aux peuples autochtones leur identité, leur culture et leur histoire38. De même, présumer erronément du genre d’une personne dans un système de classification binaire peut nuire aux personnes non binaires60,61. Notre méthode de codage basé sur les perceptions peut mener à une représentation faussement basse des groupes racialisés et autochtones et des personnes non binaires occupant des postes de cadres.
Cette étude s’est attardée à identifier les disparités parmi les groupes raciaux perçus, mais il importe de reconnaître qu’il peut exister des différences à l’intérieur même des groupes raciaux perçus. Les groupes inclus dans la catégorie « racialisés » de notre étude et les individus à l’intérieur des différents groupes raciaux ont des expériences distinctes du racisme et de la discrimination. Par exemple, les immigrants de première génération qui s’expriment avec un accent jugé « différent » sont plus susceptibles de vivre de la discrimination basée sur la race en milieu de travail62,63. Nous avons été incapables de recueillir des données sur le statut d’immigrant, même si des données laissent supposer qu’il serait particulièrement difficile pour les immigrants de première génération d’obtenir des postes de cadres64,65. La production de rapports transparents reflétant la race autoattribuée, le pays d’origine et le genre des membres des équipes de direction dans le secteur de la santé par les ministères de la Santé et les grandes organisations permettrait de faire des recherches plus nuancées. Ce type de rapport démographique permettrait de suivre le progrès des interventions visant à diversifier les équipes de direction66,67. Toutefois, comme on l’a déjà mentionné, la race et le genre perçus demeurent d’importantes mesures pour l’évaluation des résultats sociaux.
Étant donné la diversité des structures des équipes de direction au Canada, notre étude est limitée sur le plan de la taille des échantillons pour les provinces où les cadres hospitaliers relèvent de structures régionales ou provinciales. Dans ces cas, la comparaison entre les équipes de direction et la population desservie est plus difficile à interpréter. L’absence de concordance entre les mesures de la race perçue des cadres, qui est sujette à une classification erronée, et la race autoattribuée dans la population générale peut surestimer ou minimiser les écarts de représentativité. Toutefois, considérées dans leur ensemble, nos conclusions dressent un tableau cohérent des écarts de représentativité des groupes racialisés au Canada.
L’utilisation de sites Web publiquement accessibles pour cerner les caractéristiques des équipes dirigeantes pourrait réduire la reproductibilité étant donné que ces sources sont sujettes à changement. Cette méthode nous a obligés à exclure des personnes dont la photographie n’était pas affichée en ligne. Il est possible que les individus racialisés, les femmes et les personnes non binaires soient plus ou moins enclins à afficher leur photo en ligne. La reproductibilité et la validité peuvent aussi être affectées par la race et le genre de l’examinateur lui-même en modifiant la perception de la race et du genre d’autrui68,69, même si notre processus de double encodage limite ce type de biais. Lors d’études futures, cette limite pourrait être contrebalancée par le recours à des évaluateurs noirs et autochtones.
Conclusion
Notre étude a montré la parité des genres, mais une sousreprésentation substantielle des personnes racialisées dans la haute hiérarchie des organisations de santé au Canada. Compte tenu des appels à lutter contre le racisme systémique dans les systèmes de santé au Canada, augmenter la diversité raciale et l’inclusion dans les équipes de direction et améliorer la collecte des données à cet effet sont des façons claires pour les établissements de poser des gestes concrets.
Footnotes
Intérêts concurrents: Dan Werb signale avoir reçu des subventions des Instituts de recherche en santé du Canada et de la Fondation de l’Hôpital St. Michael, et être en attente d’un brevet pour un dispositif de vérification de médicaments, indépendamment des travaux soumis. Gillian Hawker est professeure et titulaire de la Chaire Sir John et Lady Eaton à la faculté de médecine de l’Université de Toronto. Amol Verma signale bénéficier de bourses salariales de l’organisation de soins de santé AMS Healthcare Fellowship in Compassion and Artifical Intelligence; il est récipiendaire d’une bourse d’allocation en tant que chirurgien-clinicien-chercheur de l’Hôpital St. Michael, il occupe un poste à temps partiel à Santé Ontario comme responsable provincial des soins cliniques pour l’amélioration de la qualité dans les soins primaires. Fahad Razak détient une bourse salariale comme lauréat de la bourse Graham Farquharson en application des connaissances de la PSI Foundation et il est à l’emploi de Santé Ontario. Tous ces intérêts concurrents sont indépendants des travaux soumis. Aucun autre intérêt concurrent n’a été déclaré.
Collaborateurs: Anjali Sergeant, Arti Dhoot, Dan Werb, Nazlee Maghsoudi, Lisa Richardson, Gillian Hawker, Arjumand Siddiqi, Amol Verma et Fahad Razak ont élaboré et conçu l’étude. Anjali Sergeant, Sudipta Saha, Anushka Lalwani, Anand Sergeant, Avery McNair, Elias Larrazabal, Kelsey Yang et Orly Bogler ont contribué à l’acquisition, à l’analyse et à l’interprétation des données. Anjali Sergeant et Sudipta Saha ont rédigé le manuscrit. Tous les auteurs ont révisé de façon critique le contenu intellectuel important du manuscrit; ils ont donné leur approbation finale pour la version destinée à être publiée et assument l’entière responsabilité de tous les aspects du travail.
Financement: Cette étude n’a reçu aucun financement.
Partage des données: Pour permettre la conduite de recherches similaires à l’avenir, les auteurs ont créé un registre de tous les établissements et de leurs sites Web respectifs. Les individus qui souhaitent accéder aux données à des fins de recherche peuvent communiquer avec l’auteur ressource.
- Accepted December 17, 2021.
This is an Open Access article distributed in accordance with the terms of the Creative Commons Attribution (CC BY-NC-ND 4.0) licence, which permits use, distribution and reproduction in any medium, provided that the original publication is properly cited, the use is noncommercial (i.e., research or educational use), and no modifications or adaptations are made. See: https://creativecommons.org/licenses/by-nc-nd/4.0/