Un homme de 42 ans ayant des antécédents de psoriasis en plaques (aussi appelé psoriasis vulgaire) a été dirigé vers notre service de dermatologie après 6 semaines d’aggravation de la maladie. Quatre mois plus tôt, il avait amorcé un traitement à l’acide valproïque pour un trouble bipolaire.
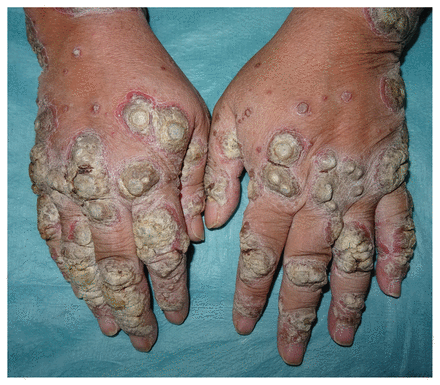
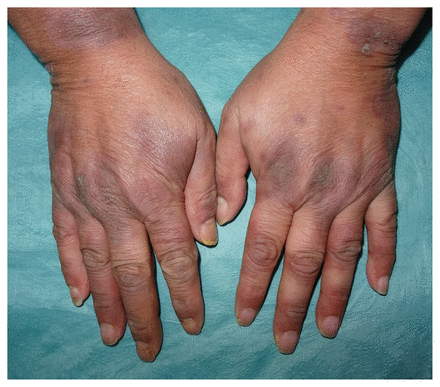
Le patient présentait des plaques croûteuses adhérentes au contour rougeâtre et bien démarqué sur le dos des 2 mains (figure 1). Nous avons posé un diagnostic de psoriasis rupioïde en nous appuyant sur les lésions cutanées observées chez le patient et ses antécédents de psoriasis et de prise d’acide valproïque. Le diagnostic différentiel comprenait la syphilis secondaire, l’histoplasmose, la gale et le VIH, ces troubles étant tous associés à des lésions semblables1. Les analyses sérologiques pour la syphilis et le VIH ont donné des résultats négatifs. Comme le patient s’était déjà fait prescrire du méthotrexate pour traiter ses poussées de psoriasis et qu’il avait obtenu de bons résultats, nous lui avons prescrit 15 mg de méthotrexate par semaine. Après 2 mois, les lésions étaient complètement guéries et nous avons entrepris le sevrage du médicament (figure 2). Le sevrage a pris fin 4 mois après la première consultation. La prise d’acide valproïque a été maintenue.
Plaques croûteuses et adhérentes sur le dos des mains d’un homme de 42 ans. Nous avons diagnostiqué un psoriasis rupioïde.
Résorption totale des plaques après 2 mois de traitement au méthotrexate, à raison de 15 mg par semaine. Une hyperpigmentation post-inflammatoire est visible.
Le terme « rupioïde » (du grec rhupos, qui signifie « sale ») décrit des lésions kératosiques épaisses qui rappellent la coquille d’une huître ou d’une patelle. Contrairement au psoriasis rupioïde, le psoriasis vulgaire produit des plaques squameuses blanches, minces et non adhérentes. Des poussées de formes graves de psoriasis et des formes atypiques de la maladie (y compris la forme rupioïde) ont été signalées chez des patients séropositifs pour le VIH2. Des poussées de psoriasis rupioïde ont aussi été associées à certains médicaments, comme les corticostéroïdes oraux et intraveineux, les anti-inflammatoires non stéroïdiens, le carbonate de lithium, les bêtabloquants et l’hydroxychloroquine3; nous croyons que l’acide valproïque pourrait avoir contribué à la poussée survenue chez notre patient4. Une étude de cas explique la poussée de psoriasis observée par une réduction de la dose de stéroïdes oraux5.
En présence de psoriasis rupioïde, les professionnels devraient vérifier attentivement les antécédents pharmacologiques du patient et procéder au dépistage du VIH et de la syphilis. Ils devraient aussi comparer, idéalement en équipe multidisciplinaire, les avantages associés à l’intensification du traitement contre le psoriasis (méthotrexate, cyclosporine A, photothérapie, facteur de nécrose tumorale α, anticorps monoclonaux dirigés contre l’interleukine-23 ou l’interleukine-17, etc.) et ceux associés à la cessation des médicaments déclencheurs4,6.
Footnotes
Voir la version anglaise de l’article ici : www.cmaj.ca/lookup/doi/10.1503/cmaj.200517
Intérêts concurrents: Aucun déclaré.
Cet article a été révisé par des pairs.
Les auteurs ont obtenu le consentement du patient.
Il s’agit d’un article en libre accès distribué conformément aux modalités de la licence Creative Commons Attribution (CC BY-NC-ND 4.0), qui permet l’utilisation, la diffusion et la reproduction dans tout médium à la condition que la publication originale soit adéquatement citée, que l’utilisation se fasse à des fins non commerciales (c.-à-d., recherche ou éducation) et qu’aucune modification ni adaptation n’y soit apportée. Voir : https://creativecommons.org/licenses/by-nc-nd/4.0/.